Mantelzell-Lymphom

Gehe zu...
- Wie entsteht das Mantelzell-Lymphom (MCL)?
- Was führt zur Diagnose eines Mantelzell-Lymphoms (MCL)?
- Wie wird das Mantelzell-Lymphom (MCL) behandelt?
- Was außerdem während der Behandlung wichtig ist
- Heilungschancen des Mantelzell-Lymphoms (MCL)
- Wer ist betroffen?
- Ursachen des Mantelzell-Lymphoms (MCL)?
- Aktuelle Forschung zu dem Mantelzell-Lymphom (MCL)
Mantelzell-Lymphom (MCL)
Eine seltene Form des Lymphdrüsenkrebses
Das Wichtigste zum Mantelzell-Lymphom (MCL) in Kürze
Bei einem „Lymphom“ handelt es sich um die medizinische Bezeichnung für Lymphdrüsenkrebs. Doch was versteht man unter dem „Mantelzell-Lymphom“? Der Name beruht darauf, dass bei dieser speziellen Form des Lymphdrüsenkrebses die Krebszellen unter dem Mikroskop betrachtet, den gesunden Zellen in einem bestimmten Bereich des Lymphknotens ähneln. Diesen Bereich nennt man Mantel. Manchmal wird auch die Abkürzung MCL für die englische Bezeichnung „mantle cell lymphoma“ verwendet. Das Mantelzell-Lymphom ist eine seltene Erkrankung, schreitet jedoch leider in den meisten Fällen schnell voran. Bei den Betroffenen schwellen die Lymphknoten und die Milz an. Ärztinnen und Ärzte können die Diagnose des Mantelzell-Lymphoms stellen, indem sie eine Gewebeprobe aus einem befallenen Lymphknoten entnehmen. Diese Gewebeprobe wird untersucht, um zu bestimmen, um welche Erkrankung es sich handelt. Danach richtet sich die Behandlung aus. Das Mantelzell-Lymphom wird häufig erst in späten Stadien diagnostiziert und ist nicht heilbar, aber es kann mit verschiedenen Therapien unterdrückt und verzögert werden. Lesen Sie hier alles Wichtige zum Mantelzell-Lymphom.
Wie entsteht das Mantelzell-Lymphom (MCL)?
Es gibt bösartige Krebserkrankungen des Lymphsystems, bei denen die Lymphknoten anschwellen
und die man mit dem Namen „maligne Non-Hodgkin-Lymphome“ bezeichnet. Zu diesen Erkrankungen gehört auch das Mantelzell-Lymphom. Die Lymphknoten kennen wir in der Umgangssprache auch als „Lymphdrüsen“. Das Mantelzell-Lymphom wird außerdem den sogenannten indolenten Lymphomen, den langsam verlaufenden Lymphomen, zugeordnet, obwohl die Erkrankung in den meisten Fällen rasch voranschreitet.

Die Ursache für das Mantelzell-Lymphom (MCL) ist eine genetische Veränderung in den Krebszellen. Für die Bildung neuer Zellen muss auch das in den Zellen enthaltene genetische Material vermehrt werden. Das geschieht durch Verdopplung des vorhandenen Erbguts, der Chromosomen. Dieser Prozess verläuft nicht immer fehlerfrei. Im Falle des Mantelzell-Lymphoms ist dabei ein bestimmter Abschnitt des Chromosoms 11 mit einem Abschnitt des Chromosoms 14 vertauscht worden. Diesen Vorgang nennt man Gentranslokation. Da hier die Chromosomen 11 und 14 betroffen sind, wird diese spezielle Gentranslokation als Translokation t(11;14) bezeichnet1 (sehen Sie dazu die Abbildung weiter unten). Diese genetische Veränderung hat zur Folge, dass in den betroffenen Zellen ein wichtiger Regulator für die Vermehrung der Zellen, das Cyclin D1, in zu großer Menge produziert wird. Die Cyclin D1-Überproduktion führt dazu, dass sich die Lymphomzellen übermäßig stark vermehren – dies bezeichnet man als Krebs. In manchen Fällen können weitere genetische Veränderungen die Entstehung und den Verlauf der Krebserkrankung beeinflussen.
Beim Mantelzell-Lymphom sind die B-Lymphozyten, auch B-Zellen genannt, betroffen. Das sind die Abwehrzellen des Immunsystems, die Antikörper produzieren. Die B-Zellen gehören zu den weißen Blutkörperchen und werden im Inneren unserer Knochen – dem Knochenmark – gebildet. Von dort aus gelangen sie über das Blut und das Lymphsystem in den gesamten Körper. Wird der Körper von einem Krankheitserreger befallen, vermehren sich die B-Zellen in den Lymphknoten und bilden Antikörper gegen den Erreger. Dadurch, dass bei einigen Menschen diese genetische Veränderung vorliegt, vermehren sich die B-Zellen beim Mantelzell-Lymphom in den Lymphknoten übermäßig und unkontrolliert, im weiteren Verlauf der Krankheit auch in der Milz und in anderen Organen. Vor allem die Lymphknoten und die Milz schwellen dadurch an. Betroffen sein können unter anderem das Knochenmark, der Darm, das Blut oder das zentrale Nervensystem.
Was führt zur Diagnose eines Mantelzell-Lymphoms (MCL)?
Was spüren Sie, wenn Sie erkrankt sind?
In den frühen Stadien des Mantelzell-Lymphoms sind oft keine Krankheitsanzeichen oder Symptome zu spüren. Daher ist es so, dass die Erkrankung häufig erst in fortgeschrittenen Stadien festgestellt wird. Die Betroffenen klagen dann über Symptome wie Nachtschweiß, Gewichtsverlust oder Fieber und suchen ihre Ärztin oder Ihren Arzt auf. Weitere Symptome des Mantelzell-Lymphoms können geschwollene Lymphknoten und eine vergrößerte Milz sein (sehen Sie auch dazu die Abbildung unten).
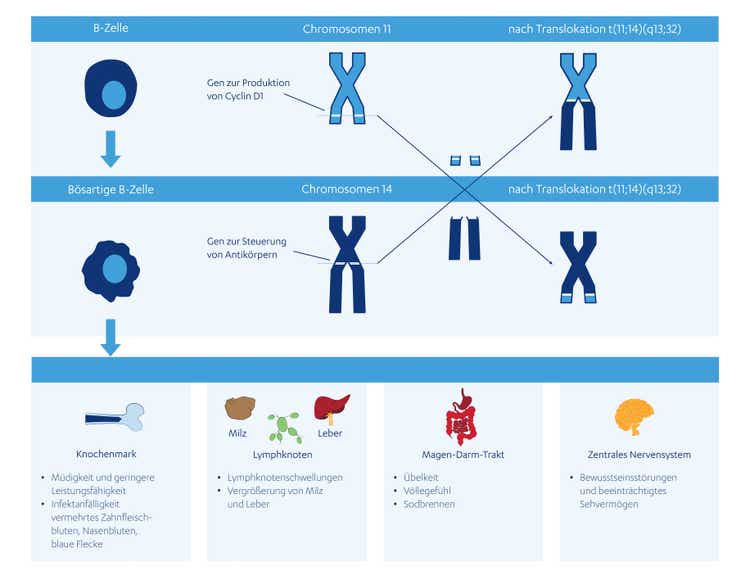
Abbildung – Die Ursache für die Entstehung des Mantelzell-Lymphoms (MCL) liegt in einer fehlerhaften Verdopplung des Erbguts: die sogenannte Gentranslokation t(11;14). Die dadurch entstehenden Krebszellen (bösartige B-Zellen) können sich an verschiedenen Stellen im Körper anreichern und unterschiedliche Symptome auslösen.
Wie wird das Mantelzell-Lymphom diagnostiziert?
Es ist so, dass das Mantelzell-Lymphom keine charakteristischen Symptome hervorruft. Um bei der Diagnose sicher zu gehen, sind daher umfangreiche Untersuchungen erforderlich. Wenn Ihre Ärztin oder Ihr Arzt bei Ihrer körperlichen Untersuchung durch das Abtasten des Bauchraums eine Vergrößerung von Milz oder Leber feststellt, muss ermittelt werden, woran das liegt: Hierfür wird eine Blutuntersuchung, eine Computertomographie und eine Lymphknotenbiopsie – die Entnahme einer Gewebeprobe aus dem betroffenen Lymphknoten – angeordnet. Ihre Ärztin oder Ihr Arzt werden Sie zu einer Fachärztin oder einem Facharzt überweisen.
Was passiert mit der Gewebeprobe aus dem Lymphknoten?
Wichtig für die Diagnose ist das Erscheinungsbild der B-Lymphozyten. Die in der Biopsie entnommenen Gewebeproben werden unter dem Mikroskop untersucht, das nennt man auch histologische Analyse. Zur Abgrenzung von anderen Formen des Lymphdrüsenkrebses werden die Zellen auf MCL-typische genetische Veränderung und die Produktion von Cyclin D1 untersucht.
Welche weiteren Untersuchungen sind bei Verdacht auf Mantelzell-Lymphom notwendig?
Ihre Ärztin oder Ihr Arzt wird eine umfassende Untersuchung Ihres Blutes veranlassen. Außerdem wird ein bildgebendes Verfahren wie die Computertomographie eingesetzt, um Ihren Oberkörper genau unter die Lupe zu nehmen und die Größe von Lymphknoten und Milz bestimmen zu können. Auch die Funktion von Lunge und Herz wird getestet, um Ihren Allgemeinzustand zu beurteilen. Im Folgenden haben wir für Sie eine Übersicht der einzelnen Untersuchungen zusammengestellt.
Untersuchungen für die Diagnosestellung des Mantelzell-Lymphoms (MCL)
- Körperliche Untersuchung und bisherige Krankheitsgeschichte
- Lymphknotenbiopsie (Entnahme von Lymphknotengewebe)
- Histologie (Untersuchung der Gewebeprobe und der einzelnen Zellen)
- Genetische Analyse (Nachweis der MCL-typischen Gentranslokation oder der Überproduktion von Cyclin D1 in der Gewebeprobe)
- Blutausstrich und Blutbild
- Bestimmung der Anzahl der verschiedenen Blutzellen
- Untersuchung weiterer Marker im Blut zur Beurteilung der Organfunktionen
- Bestimmung der Menge der im Körper vorhandenen Antikörper
- Computertomographie von Hals-, Brust- und Bauchbereich (Feststellung der Größe von Leber, Milz und Lymphknoten)
Stadien des Mantelzell-Lymphoms
Das Mantelzell-Lymphom wird anhand seiner Ausbreitung im Körper in vier Stadien eingeteilt. Es kommt häufig vor, dass die Erkrankung erst bemerkt wird, wenn sie ein fortgeschrittenes Stadium erreicht hat, denn erst dann werden erste Krankheitszeichen spürbar. Deshalb kann es sein, dass Sie sich in Stadium III oder IV befinden, wenn Sie die Diagnose erhalten (sehen Sie dazu die Tabelle).
Tabelle – Stadien eines Mantelzell-Lymphoms (MCL) nach der Ann-Arbor-Klassifikation1
Stadium | Beschreibung |
|---|---|
Stadium | Beschreibung |
Stadium | Beschreibung |
Stadium | Beschreibung |
Stadium | BeschreibungÖrtlich nicht begrenzter Befall eines oder mehrere nicht lymphatischer Organe, gegebenenfalls unter Beteiligung lymphatischer Organe. |
Wenn Sie an B-Symptomen wie Nachtschweiß, Gewichtsverlust und Fieber leiden, wird Ihrem Stadium der Buchstabe „B“ hinzugefügt. Das Fehlen dieser Symptome bedingt ein Stadium „A“.
Wie wird das Mantelzell-Lymphom (MCL) behandelt?
Ihr Allgemeinzustand ist sehr wichtig, um entscheiden zu können, mit welcher Therapie Ihr Mantelzell-Lymphom am besten behandelt werden kann. Um Ihren Allgemeinzustand zu beurteilen, wird beispielsweise die Funktion von Herz und Lunge getestet. Wenn Sie gesundheitlich bereits etwas beeinträchtigt sind, wird Ihr Arzt oder Ihre Ärztin dies bei der Wahl des Behandlungsregimes berücksichtigen. Bei ca. 10 % der Betroffenen schreitet die Erkrankung nur sehr langsam voran. Dann wird das Fortschreiten eventuell zunächst nur beobachtet. In dieser Zeit erfolgen regelmäßige Kontrollen zum Verlauf. Wenn Sie über 65 Jahre alt sind und Ihr Allgemeinzustand gut ist, können Sie eine normal dosierte Immunchemotherapie erhalten 2. Sind Sie körperlich fit und noch nicht 65 Jahre alt, kann für Sie auch die Behandlung mit einer intensiven Immunchemotherapie und einer anschließenden autologen Stammzelltransplantation (Übertragung von körpereigenen Zellen) infrage kommen 2.
Was zeichnet eine Immunchemotherapie aus?
Der wichtigste Bestandteil der Immunchemotherapie ist die Chemotherapie. Die Medikamente der Chemotherapie schädigen die Krebszellen, sodass diese sich nicht weiter vermehren können. Allerdings greifen die Medikamente auch gesunde Zellen an, was zu Nebenwirkungen führen kann. Bei der Immun-Komponente der Therapie handelt es sich um im Labor hergestellte Antikörper, die gegen spezielle Strukturen der Krebszellen gerichtet sind und bei der Bekämpfung der Krebszellen helfen.
Autologe Stammzelltransplantation
Im Anschluss an die Immunchemotherapie kann bei körperlich fitten Patient:innen unter 65 Jahren eine autologe Stammzelltransplantation durchgeführt werden. Stammzellen kommen vor allem im Knochenmark vor und können sich zu vielen verschiedenen Zelltypen entwickeln. Sind die bösartigen B-Lymphozyten durch die Immunchemotherapie zerstört worden, werden den Betroffenen Stammzellen verabreicht, die dann die Bildung neuer, gesunder B-Lymphozyten unterstützen sollen. Bei der autologen Transplantation erhalten Sie Ihre eigenen Stammzellen. Diese werden vor der Immunchemotherapie entnommen, um sie zu schützen. Weitere Informationen zu Stammzelltherapien finden Sie unter Therapiemöglichkeiten.
Wenn die Erkrankung wiederkehrt
Auch bei dieser Krankheit ist es sehr wichtig, regelmäßige Kontrolluntersuchungen durchzuführen, um Nebenwirkungen und auch Rückfälle (Rezidive) zeitnah zu erkennen. Sollte die Erkrankung fortschreiten, stehen weitere Behandlungsmöglichkeiten zur Verfügung. Neben der standardmäßig bei Rückfällen eingesetzten Immunchemotherapie, können zielgerichtete Therapien als neue Therapieansätze in Betracht gezogen werden. Zudem kann eine Immuntherapie mit chimärem Antigenrezeptor (CAR)-T-Zellen in Frage kommen, (Chimär bedeutet, dass der CAR-Rezeptor gentechnisch hergestellt wurde und eine Kombination von Signalabschnitten enthält, die natürlich nicht vorkommen.)
Zielgerichtete Therapien
Die Wirkstoffe zielgerichteter Therapien richten sich spezifisch gegen bestimmte Eigenschaften der Tumorzellen. Ein mögliches Wirkprinzip ist, dass die Signalübertragungskette, die für die Vermehrung der Krebszellen verantwortlich ist, an einer bestimmten Stelle unterbrochen wird. Dadurch wird die Vermehrung der Krebszellen gestoppt.
CAR-T-Zellen-Therapie
Bei dieser Therapieform handelt es sich um eine Immuntherapie. Das bedeutet: Das Immunsystem wird so aktiviert, dass es die Krebszellen angreifen kann. Hierfür werden aus dem Blut der Betroffenen bestimmte Zellen (die T-Zellen) gewonnen. Im Labor werden diese so „umprogrammiert“, dass sie bestimmte Merkmale auf der Oberfläche der Krebszellen erkennen und sie im Folgenden zerstören können.
Ihr Behandlungsteam wird mit Ihnen sprechen und Sie informieren, welche Therapien in Ihrem Fall angebracht und möglich sind. Falls Ihnen noch die eine oder andere Behandlung unklar ist, zögern Sie nicht, Ihre Ärztin oder Ihren Arzt danach zu fragen. Sie werden die einzelnen Therapien noch einmal in Ruhe genauer erklärt bekommen. Es kann durchaus hilfreich sein, Ihre Fragen vor dem Behandlungstermin schriftlich zu notieren, damit Sie nichts vergessen. Wenn Sie sich zum Termin begleiten lassen, hilft Ihnen das vielleicht auch, um sich anschließend in Ruhe zu besprechen.
Was außerdem während der Behandlung wichtig ist
Sie als Betroffene oder Betroffener können aktiv zum Erfolg der Behandlung beitragen: Sie können durch eine gesunde Ernährung und einen aktiven Lebensstil Ihren Allgemeinzustand insgesamt positiv beeinflussen. Nehmen Sie außerdem alle Behandlungs- und Besprechungstermine wahr und achten Sie bitte darauf, die verordneten Medikamente regelmäßig einzunehmen. Bei neu oder verstärkt auftretenden Beschwerden, z. B. Fieber, sollten Sie sich umgehend an Ihren Arzt oder Ihre Ärztin wenden. Die Diagnose dieser Krankheit stellt auch eine große, psychische Belastung dar, deshalb ist es besonders wichtig, dass Sie sich durch Ihre Familie oder Ihr soziales Umfeld unterstützen lassen. Zusätzlich kann Ihnen eine psychologische Betreuung helfen, mit der Diagnose umzugehen. Bitte machen Sie sich immer klar: Sie müssen sich der Erkrankung nicht alleine stellen.
Heilungschancen des Mantelzell-Lymphoms (MCL)
Die besten Chancen trotz Mantelzell-Lymphom lange und beschwerdefrei leben zu können, haben jüngere Menschen, bei denen die Erkrankung mit intensiver Immunchemotherapie und Stammzelltransplantation am Fortschreiten gehindert werden konnte. Es gibt leider keine Garantie, dass die Erkrankung nicht wieder aufflammt. Auch bei älteren Betroffenen ist das Hauptziel, die Krankheit so lange wie möglich aufzuhalten. Leider muss man sagen, dass das Mantelzell-Lymphom, obwohl die Behandlung zunächst zu wirken scheint, zumeist nach kurzer Zeit erneut auftritt.
Prognose
Wie gut die Prognose für Sie ist - also die medizinische Vorhersage des Krankheitsverlaufs kann mit dem MIPI-Risiko-Score geschätzt werden. Was ist der MIPI-Risiko-Score? Es wird unter Berücksichtigung Ihres Alters und Ihres Allgemeinzustandes sowie einiger Ihrer Blutwerte eine Zahl berechnet, aus der Ihr Behandlungsteam Schlussfolgerungen zu Ihrer Prognose ziehen kann. Ausprägung und Verlauf des Mantelzell-Lymphoms können von Mensch zu Mensch sehr unterschiedlich sein, was wiederum Auswirkungen auf die Prognose hat. Ihr Arzt oder Ihre Ärztin wird Sie hierzu individuell aufklären.
Lebenserwartung
Schwerwiegend beim Mantelzell-Lymphom ist, dass es in vielen Fällen erst sehr spät erkannt wird und sich von den Lymphknoten sehr schnell auch auf andere Organe ausbreitet. Immerhin ist es so, dass die Hälfte der Betroffenen mindestens fünf Jahre mit der Erkrankung leben kann.
Wer ist betroffen?
Das Mantelzell-Lymphom ist eine seltene Erkrankung, nur etwa 1–2 von 100.000 Personen erkranken jährlich daran.2 Insgesamt sind etwa 6 % aller Fälle von Lymphdrüsenkrebs ein Mantelzell-Lymphom. Die Erkrankung tritt durchschnittlich ab dem 65. Lebensjahr auf und betrifft Männer häufiger als Frauen.1
Ursachen des Mantelzell-Lymphoms (MCL)?
Es sind keine Zusammenhänge zwischen dem Auftreten des Mantelzell-Lymphoms und familiärer Veranlagung, Umwelteinflüssen oder Lebensgewohnheiten bekannt.
Aktuelle Forschung zu dem Mantelzell-Lymphom (MCL)
Erfreulicherweise macht die Forschung zum Mantelzell-Lymphom in den letzten Jahren viele Fortschritte. Es werden aktuell neue Medikamente entwickelt, mit denen die Erkrankung zielgerichtet behandelt werden kann. Deshalb kann es ratsam sein, als erkrankte Person an einer klinischen Studie teilzunehmen, damit Sie mit diesen neuen Wirkstoffen behandelt werden können. Sprechen Sie bitte mit Ihrer Ärztin oder Ihrem Arzt darüber, damit Sie umfassend informiert sind.
Dieser Text entspricht den redaktionellen Standards der JanssenWithMe und wurde von einem Mitglied des redaktionellen Beirats der JanssenWithMe geprüft. Lernen Sie hier den medizinischen Beirat unserer Redaktion kennen.
EM-150081


