Leukämien und Lymphome

Leukämien und Lymphome
Die Bestandteile und Aufgaben unseres Blutes
Unser Blut ist wichtiger Bestandteil unseres menschlichen Körpers und wird über das Herz-Kreislauf-System im gesamten Körper verteilt. Es besteht sowohl aus flüssigen als auch aus festen Komponenten. Der feste Bestandteil des Blutes, der etwa 45 % ausmacht, setzt sich aus unterschiedlichen Typen von Blutzellen zusammen.1
Die Blutzellen können in drei verschiedene Typen mit unterschiedlichen Funktionen unterteilt werden: die roten und weißen Blutkörperchen sowie die Blutplättchen.
Rote Blutkörperchen (Erythrozyten) verdanken ihren Namen dem roten Blutfarbstoff Hämoglobin. Dieser hat die Funktion, Sauerstoff an sich zu binden und in alle Bereiche unseres Körpers zu transportieren.1
Weiße Blutkörperchen (Leukozyten) sind wichtiger Bestandteil des Immunsystems. Sie werden in Granulozyten, Lymphozyten und Monozyten unterschieden. Während Granulozyten und Monozyten zur allgemeinen, unspezifischen Immunabwehr zählen, sind Lymphozyten verantwortlich für die Bildung von erregerspezifischen Antikörpern. Sie sorgen auch als sogenannte Gedächtniszellen dafür, dass Krankheitserreger bei wiederholtem Kontakt wiedererkannt und abgewehrt werden.1
Blutplättchen (Thrombozyten) unterstützen den Körper bei der Wundheilung. Sie verschließen offene Wunden und helfen bei der Blutgerinnung, um den Blutfluss zu stoppen.1
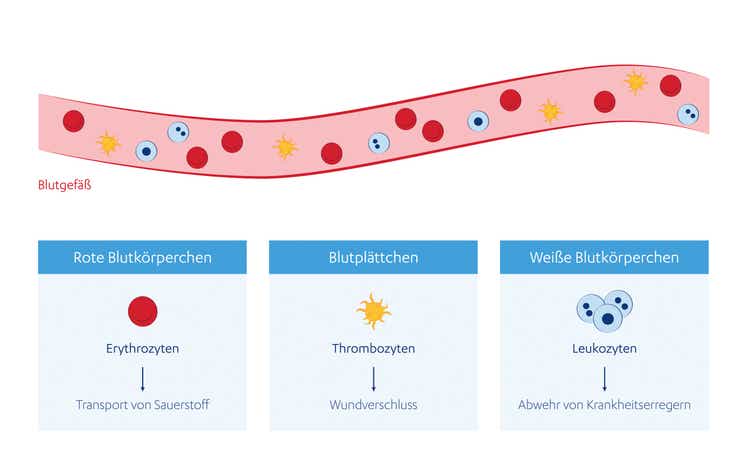
Abbildung – Es gibt drei Arten von Blutzellen, die unterschiedliche Funktionen erfüllen: die roten und die weißen Blutkörperchen sowie die Blutplättchen.
Blutzellen werden in unserem Knochenmark gebildet. Ursprung ihrer Bildung sind die dort befindlichen Stammzellen. Aus diesen Stammzellen entwickeln sich Vorläuferzellen, die dann in mehreren Entwicklungsschritten zu den verschiedenen Arten von Blutzellen reifen. Da sie nur eine begrenzte Lebenszeit haben, ist eine stetige Produktion neuer Blutzellen notwendig.1
Der Prozess der Blutbildung wird medizinisch auch Hämatopoese genannt. Dieser Begriff wird noch unterteilt in Myelopoese und Lymphopoese. Die sogenannte Myelopoese findet nur im Knochenmark statt. Bei der Lymphopoese werden im Knochenmark gebildete Zellen weiter an Teile des Lymphsystems gegeben und reifen teilweise erst dort aus.
Im Folgenden finden Sie nähere Informationen zur Leukämie und anschließend zum Lymphom.
Was ist Leukämie (Blutkrebs)?
Leukämie ist der Oberbegriff für verschiedene Krebserkrankungen des blutbildenden Systems. Umgangssprachlich wird häufig von Blutkrebs gesprochen. Betroffen sind hier vor allem das Knochenmark oder die lymphatischen Organe, in denen die Blutbildung stattfindet.
Was haben alle Krankheiten gemeinsam, die den Leukämien zugeordnet werden?
Bei einer Leukämie werden kranke weiße Blutkörperchen gebildet. Ursache ist meist eine spontane krankhafte Veränderung im Erbgut einer einzelnen Zelle. Aus dieser einen Zelle entstehen dann sehr schnell unkontrolliert viele nicht funktionstüchtige Blutzellen. Gibt es sehr viele davon, verdrängen sie die gesunden Blutzellen und verteilen sich über den Blutkreislauf im Körper.2
Während es sich bei der Leukämie nicht im eigentlichen Sinne um eine erbliche Erkrankung handelt, können gewisse erbliche Veranlagungen das Risiko für eine krankhafte Veränderung im Erbgut der weißen Blutkörperchen und somit der Entstehung einer Leukämie erhöhen.3

Welche Anzeichen und Symptome hat eine Leukämie?
Die Symptome einer Leukämie sind darauf zurückzuführen, dass Leukämiezellen in das Knochenmark eindringen und dort die gesunden Zellen verdrängen. So wird die normale Blutbildung verhindert und im Blut ist nur noch eine geringe Anzahl an funktionsfähigen Blutzellen vorhanden.
Der Mangel an roten Blutkörperchen (Anämie) führt zu einem verminderten Sauerstofftransport über das Blut. Die Symptome, die sich dadurch äußern, sind unter anderem Blässe, verminderte Leistungsfähigkeit sowie Atemnot.2
Der Mangel an weißen Blutkörperchen führt dazu, dass unser Immunsystem sich nicht mehr richtig gegen Krankheitserreger verteidigen kann. Dadurch kommt es zu Symptomen wie einer höheren Infektanfälligkeit.2
Der Mangel an Blutplättchen verursacht dagegen eine Störung in der Blutgerinnung. Symptome hierfür können kleine Hautblutungen (Petechien) an Armen und Beinen sowie vermehrt blaue Flecken bis zu verstärkter Blutung bei Wunden sein.24
Durch die örtliche Ansammlung von Leukämiezellen kann es außerdem zur Verstopfung kleinerer Blutgefäße kommen sowie zu kleinen bräunlichen oder violetten Flecken auf der Haut. Zusätzlich können weitere unspezifische Symptome auftreten, wie zum Beispiel Abgeschlagenheit, verminderte Leistungsfähigkeit und Gewichtsverlust.24
Diagnose Leukämie – welche Formen gibt es?
Bei der Diagnose einer Leukämie werden zahlreiche Formen unterschieden, unter anderem basierend auf den vorliegenden Genveränderungen in den leukämischen Blutzellen.
Es gibt jedoch zwei Kriterien, anhand derer man Leukämien grundsätzlich einteilen kann.
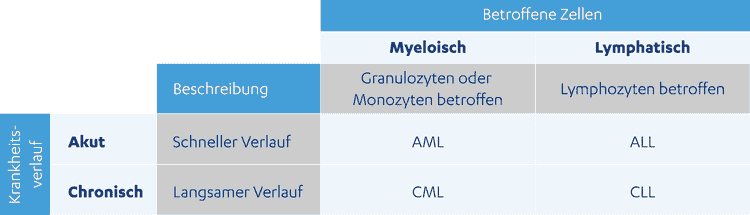
Zum einen kann man den Krankheitsverlauf in akut oder chronisch unterteilen.
Zum anderen unterscheidet man die Leukämien auch nach erkranktem Zelltyp in lymphatisch oder myeloisch.2
Was ist der Unterschied zwischen einer akuten und einer chronischen Leukämie?
Der Unterschied zwischen einer akuten und einer chronischen Leukämie liegt in der Zeitspanne, in der leukämiespezifische Symptome auftreten.
Bei akuten Leukämien treten plötzlich schwere Symptome auf, die sich innerhalb weniger Wochen weiter verschlechtern.
Chronische Leukämien dagegen verlaufen häufig schleichend, es kann Monate oder sogar Jahre dauern, bis sich die ersten Symptome zeigen.2
Wie unterscheidet sich eine myeloische von einer lymphatischen Leukämie?
Grundsätzlich unterscheiden sich eine myeloische und eine lymphatische Leukämie in den jeweiligen Typen der Blutzellen, die erkrankt sind. Konkret gemeint sind an dieser Stelle die Vorläuferzellen, aus denen Blutzellen heranreifen.
Aus myeloischen Vorläuferzellen reifen rote Blutkörperchen, Blutplättchen sowie zwei der drei Arten von weißen Blutkörperchen (Granulozyten und Monozyten) heran.
Aus den lymphatischen Vorläuferzellen hingegen reift die dritte Art der weißen Blutkörperchen heran (Lymphozyten).25
Die einzelnen Untergruppen der weißen Blutkörperchen haben unterschiedliche Funktionen innerhalb unseres Immunsystems.25
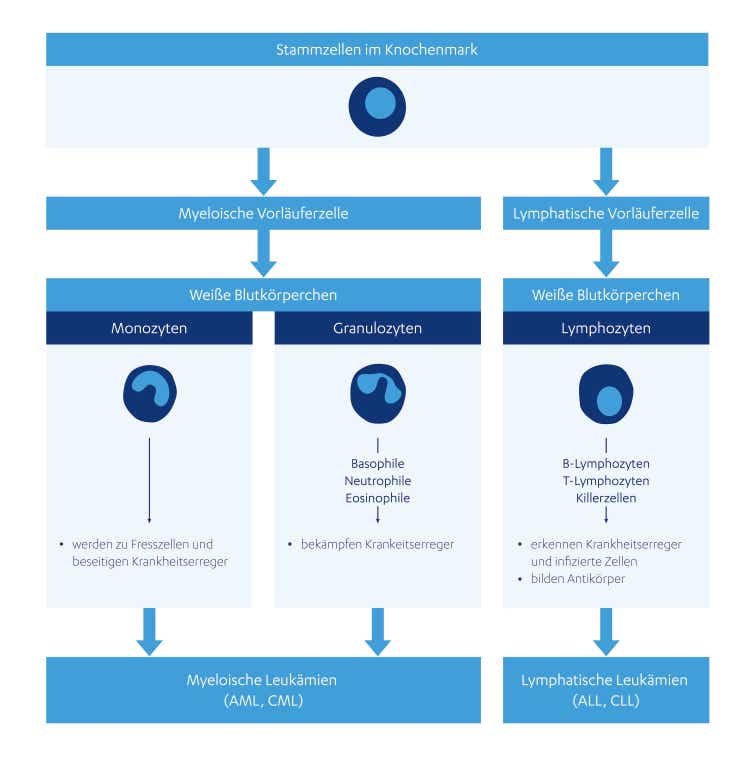
Abbildung – Aus den Vorläuferzellen im Knochenmark werden die verschiedenen Arten weißer Blutkörperchen gebildet: Monozyten, Granulozyten und Lymphozyten. Je nachdem, bei welchen Zellen es zu Veränderungen im Erbgut kommt, kann eine myeloische oder eine lymphatische Leukämie entstehen.
Die Formen der Leukämie
Es ergeben sich vier verschiedene Unterteilungsformen der Leukämie, wenn man die beiden Verlaufsformen – akut oder chronisch – sowie die Entstehungsformen – myeloisch oder lymphatisch – berücksichtigt:6
- Akute myeloische Leukämie (AML)
- Chronische myeloische Leukämie (CML)
- Akute lymphatische Leukämie (ALL)
Im weiteren Text stellen wir am Beispiel der akuten myeloischen Leukämie die Einteilung der Formen noch einmal dar – und erläutern Ihnen die Besonderheit der chronischen lymphatischen Leukämie.
Tabelle – Überblick über Leukämieformen
Akute myeloische Leukämie (AML)
Bei einer akuten myeloischen Leukämie (AML) sind myeloische Vorläuferzellen betroffen. Die sogenannten myeloischen Blasten reifen nicht mehr zu funktionsfähigen Blutzellen aus.
Da es sich um eine akute Leukämie handelt, entwickeln Betroffene bereits innerhalb weniger Wochen erste Symptome.
Die AML ist zudem in weitere Subtypen eingeteilt, die durch verschiedene genetische Veränderungen der Leukämiezellen unterschieden werden.6
Chronische lymphatische Leukämie (CLL)
Bei der chronischen lymphatischen Leukämie handelt es sich um einen Sonderfall. Denn trotz ihres Namens wird die CLL von der Weltgesundheitsorganisation (WHO) als Lymphom klassifiziert, weshalb wir sie im Abschnitt zu den Lymphomen genauer erklären.
Die Bezeichnung Leukämie im Namen stammt daher, dass die veränderten Lymphozyten bei CLL-Patient:innen in der Regel auch im Blut zu finden sind.6
Hier finden Sie nähere Informationen zur chronischen lymphatischen Leukämie (CLL).
Was ist ein Lymphom?
Bei einem malignen (bösartigen) Lymphom handelt es sich um eine Krebserkrankung, die ihren Ursprung im lymphatischen System hat. Dieses System zieht sich durch den gesamten Körper und beinhaltet unter anderem die Lymphknoten, die Mandeln und die Milz sowie lymphatisches Gewebe an anderen Stellen im Körper.
Ein Lymphom entsteht, wenn die weißen Blutkörperchen des lymphatischen Systems, die Lymphozyten, sich aufgrund einer genetischen Veränderung unkontrolliert vermehren.7 Die veränderten Lymphozyten sind fehlerhaft ausgereift und können nur noch eingeschränkt Infektionen bekämpfen. Anders als bei einer Leukämie, wo sich die veränderten Zellen im Knochenmark und im Blut ansammeln, sammeln sie sich im lymphatischen System an und verursachen eine Schwellung der Lymphknoten, der Milz oder der Leber.8
Welche Anzeichen und Symptome haben Lymphome?
Lymphome verursachen zunächst unspezifische Beschwerden, die auch bei anderen Krankheitsbildern auftreten können. Diese Symptome werden als B-Symptome bezeichnet und umfassen Fieber ohne erkennbare Ursache, starkes nächtliches Schwitzen sowie ungewollten Gewichtsverlust. Zudem kann eine schmerzlose Schwellung der Lymphknoten über einen längeren Zeitraum beobachtet werden. Welche weiteren Beschwerden auftreten, hängt davon ab, in welchem Organ oder Gewebe sich die Lymphomzellen befinden. Mögliche Symptome sind Verdauungsstörungen, Atembeschwerden oder Gelenkschmerzen.7
Diagnose Lymphom – welche Formen gibt es?
Lymphome charakterisieren sich durch Neubildung von Gewebe im lymphatischen System.9
Besteht der Verdacht auf ein Lymphom, wird zur Diagnoseabklärung eine Gewebeprobe eines auffälligen Lymphknotens entnommen und unter dem Mikroskop untersucht.7
Diese Untersuchung ist notwendig, um die Art des Lymphoms festzustellen. Unterschieden wird an dieser Stelle zwischen einem Hodgkin-Lymphom und einem Non-Hodgkin-Lymphom.
Hodgkin-Lymphom
Von einem Hodgkin-Lymphom (auch: Morbus Hodgkin) wird gesprochen, wenn in der mikroskopischen Untersuchung charakteristische Tumorriesenzellen, die sogenannten Reed-Sternberg-Riesenzellen, im befallenen Gewebe festgestellt werden können.9
Alle anderen Lymphome werden unter dem Sammelbegriff Non-Hodgkin-Lymphome zusammengefasst, die wiederum in verschiedene Unterarten unterteilt sind.9
Non-Hodgkin-Lymphom
Ähnlich wie die Leukämien werden auch die Non-Hodgkin-Lymphome anhand ihres Verlaufs unterschieden.
Einige Non-Hodgkin-Lymphome verlaufen langsam, verursachen zunächst wenige Beschwerden und werden dadurch meist eher zufällig entdeckt. Solche Lymphome werden als indolent bezeichnet.
Dagegen schreiten aggressive Non-Hodgkin-Lymphome rasch voran und die Patient:innen leiden häufig an den allgemeinen B-Symptomen.
Non-Hodgkin-Lymphome werden außerdem danach eingeteilt, von welcher Art der weißen Blutkörperchen, also der Lymphozyten, sie abstammen. Es wird zwischen T-Zell-Lymphomen und B-Zell-Lymphomen unterschieden.9
Zu den Non-Hodgkin-Lymphomen gehören das Mantelzell-Lymphom (MCL) und der Morbus Waldenström (MW) sowie die chronische lymphatische Leukämie, kurz CLL, obwohl sie als „Leukämie“ bezeichnet wird.
Chronische lymphatische Leukämie (CLL)
Die chronische lymphatische Leukämie (CLL) ist eine bösartige Krebserkrankung des lymphatischen Organsystems und zählt zu den indolenten B-Zell-Lymphomen.
Im Gegensatz zu den meisten Non-Hodgkin-Lymphomen lassen sich bei einer CLL die veränderten weißen Blutkörperchen, in diesem Fall B-Lymphozyten, regelmäßig im Blut nachweisen und nicht nur in den lymphatischen Organen. Dies ist üblicherweise nur bei einer Leukämie der Fall. Aus diesem Grund erhielt die CLL ihre Bezeichnung als Leukämie.10
Hier finden Sie nähere Informationen zur chronischen lymphatischen Leukämie (CLL).
Das Mantelzell-Lymphom (MCL)
Das Mantelzell-Lymphom zählt zu den bösartigen B-Zell-Lymphomen.
Es wird den aggressiven Non-Hodgkin-Lymphomen zugeordnet, da die Erkrankung bei den meisten Patient:innen sehr schnell voranschreitet. Gelegentlich kann es aber auch zu einem langsam fortschreitenden, indolenten Krankheitsverlauf kommen.
Bei einem MCL führen die genetischen Veränderungen der B-Lymphozyten dazu, dass diese einen Überschuss des Eiweißes Cyclin D1 produzieren. Die ursprüngliche Aufgabe von Cyclin D1 ist, beim Wachstum und der Teilung von Zellen zu helfen. Durch die Überproduktion sorgt es allerdings dafür, dass sich die Tumorzellen stark vermehren und nicht absterben.11
Hier finden Sie nähere Informationen zum Mantelzell-Lymphom (MCL).
Morbus Waldenström
Morbus Waldenström zählt ebenfalls zu den bösartigen, indolenten B-Zell-Lymphomen. Es ist charakterisiert durch die Produktion von „falschen“ Antikörpern durch die Lymphomzellen. Diese Antikörper, auch als Immunglobulin M (IgM) bezeichnet, sind nicht funktionsfähig und können bei einigen Patient:innen zusätzliche Krankheitssymptome hervorrufen.12
Wie werden Leukämien und Lymphome behandelt?
Leukämien und Lymphome werden von Spezialist:innen für Krebserkrankungen – den Onkolog:innen – und Spezialist:innen für Erkrankungen des Blutes bzw. des blutbildenden Systems – den Hämatolog:innen – behandelt.
Akute Formen der Leukämie müssen sofort behandelt werden, da bei den Patient:innen innerhalb kurzer Zeit schwere Symptome auftreten können.
Bei einer chronischen Leukämie richtet sich die Behandlung meist nach dem Gesundheitszustand der Patient:innen.13
Auch bei Lymphomen ist es entscheidend, schnell verlaufende Formen zügig zu therapieren.
Langsam fortschreitende Lymphome hingegen werden häufig erst einmal beobachtet, da eine vorzeitige Therapie oft keine Vorteile gegenüber einem verzögerten Behandlungsbeginn aufweist. Es werden regelmäßig medizinische Kontrollen durchgeführt, um den Verlauf der Erkrankung zu beobachten. Diese Strategie wird als „Watch & Wait“ oder auf Deutsch als „abwartendes Beobachten“ bezeichnet.14
Ziel der Therapie ist aber in jedem Fall, die Anzahl der schädlichen Zellen zu reduzieren und die Bildung neuer, gesunder Blutzellen zu fördern. Mögliche Therapien, die hierbei zum Einsatz kommen, sind Chemotherapie, Stammzelltransplantation, Strahlentherapie oder zielgerichtete Therapien.1314
Welche Behandlung speziell für Sie geeignet ist, richtet sich nach Art und Stadium Ihrer Erkrankung. Außerdem werden Ihre Ärztin oder Ihr Arzt auch immer auf Ihren Allgemeinzustand und Ihr individuelles Befinden Rücksicht nehmen.
Sie werden umfassend beraten und entscheiden dann immer gemeinsam mit Ihrem Behandlungsteam, welche Therapiemöglichkeiten für Sie geeignet und indiziert sind.
Weitere Informationen zu den Behandlungsmöglichkeiten finden Sie in den jeweiligen Texten zu den verschiedenen Krebsarten und auf der Seite Therapiemöglichkeiten.
Wie geht es nach der Therapie weiter?
Die Prognose für Patient:innen, die an Leukämie oder einem Lymphom erkrankt sind, ist von der jeweiligen Form der Erkrankung abhängig. Dank rasanter Fortschritte der modernen Medizin haben sich die Prognosen jedoch zum Teil stark verbessert.1516
Entscheidend ist hierbei, nach einer abgeschlossenen Therapie oder im Laufe einer langfristigen Therapie regelmäßig Nachsorgeangebote bzw. Verlaufskontrollen in Anspruch zu nehmen, um den Gesundheitszustand weiterhin zu überwachen. Ebenso haben Sie die Möglichkeit, eine Reha zu beantragen.17
Wenn Sie an einer Leukämie oder an einem Lymphom erkrankt sind, wird Ihre Ärztin oder Ihr Arzt Sie umfassend zu den Behandlungsmöglichkeiten beraten und gemeinsam mit Ihnen die Therapie auswählen, die Ihren Bedürfnissen am besten gerecht wird.
In einigen Fällen ist es auch möglich, an einer klinischen Studie teilzunehmen. Sprechen Sie deshalb mit Ihrer Ärztin oder Ihrem Arzt, ob Sie für eine klinische Studie infrage kommen.
Hier finden Sie Broschüren und Informationsmaterial für Betroffene und Angehörige
Dieser Text entspricht den redaktionellen Standards der JanssenWithMe und wurde von einem Mitglied des redaktionellen Beirats der JanssenWithMe geprüft. Lernen Sie hier den medizinischen Beirat unserer Redaktion kennen.
EM-150081

Das Gütesiegel bestätigt die gutachterliche Prüfung der Website im Rahmen des Zertifizierungsverfahrens der Stiftung Gesundheit. Es stellt sicher, dass Gesundheitsinformationen in qualifizierter Weise zur Verfügung stehen und somit die Transparenz für Patient:innen fördert.
EM-142857


