Chronische lymphatische Leukämie: Symptome, Stadien, Lebenserwartung, Therapie und Neuigkeiten

Chronische lymphatische Leukämie (CLL)
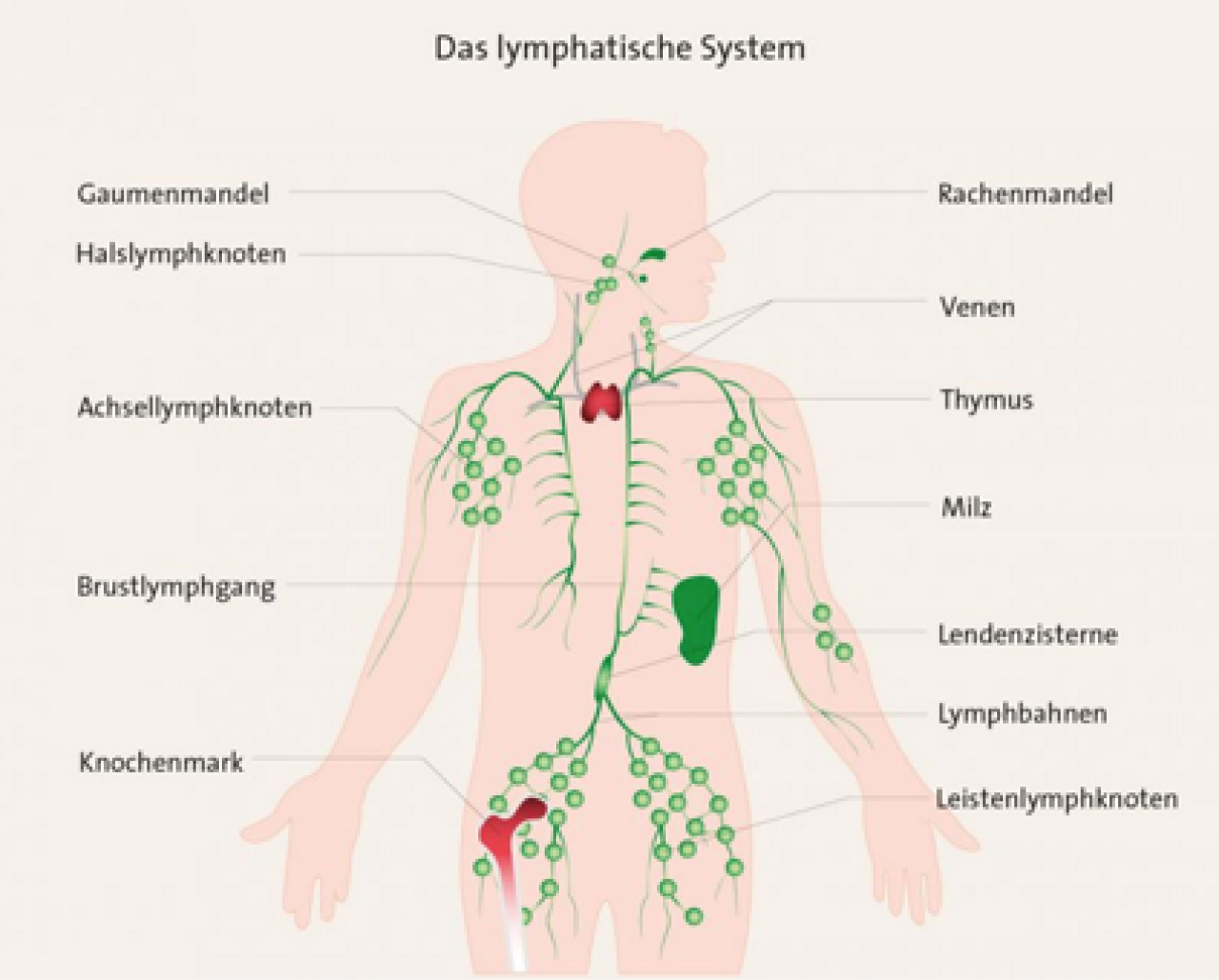
Die chronische lymphatische Leukämie (CLL) gehört zu den malignen Lymphomen, die umgangssprachlich häufig als Lymphdrüsenkrebs bezeichnet werden. Maligne Lymphome sind eine Gruppe vieler verschiedener bösartiger Erkrankungen des lymphatischen Systems. Zu diesem System gehören Organe (wie der Thymus und das Knochenmark, die Lymphknoten, Milz und Mandeln) und die Lymphbahnen, die den ganzen Körper durchziehen. Die Erkrankung beschränkt sich also nicht auf ein Organ, sondern betrifft den ganzen Körper.

Chronische lymphatische Leukämie (CLL):
Symptome erkennen
Die chronisch lymphatische Leukämie (CLL) verursacht meist erst nach längerer Krankheitsdauer Symptome. Lernen Sie diese kennen.

Chronische lymphatische Leukämie (CLL):
Behandlung und Therapie
Es gibt mehrere Therapiemöglichkeiten, mit denen die chronische lymphatische Leukämie (CLL) behandelt werden kann.

Chronische lymphatische Leukämie (CLL):
Forschung und News
Wie werden neue Medikamente geprüft? Was bedeutet die Teilnahme an einer klinischen Studie für Patient:innen? Lesen Sie mehr.
Chronische lymphatische Leukämie (CLL) im Überblick
Die chronische lymphatische Leukämie (abgekürzt CLL) …
- wird umgangssprachlich wie viele andere bösartige Erkrankungen des Blutes auch „Blutkrebs“ genannt.1
- zeigt zu Beginn häufig keine oder nur wenige/milde Symptome.234
- schreitet im Verlauf meist langsam über viele Jahre fort.234
- ist eine komplexe Erkrankung und in Deutschland die häufigste Form der Leukämie.4
- gehört zu den weniger aggressiven (indolenten) B-Zell-Lymphomen.4
- ist eine Krebserkrankung des blutbildenden Systems und entsteht durch weiße Blutkörperchen, auch Leukozyten genannt, die sich unkontrolliert vermehren und ihre ursprüngliche Funktion der Infektabwehr verloren haben. Das kann dazu führen, dass sich bei Ihnen als Betroffene:r die Infektanfälligkeit erhöht.1
- kann zur Vergrößerung von Lymphknoten, Leber und Milz führen, welche man durch Ertasten oder im Ultraschall erkennt.1
- wird in den meisten Fällen erst in späteren Stadien des Krankheitsverlaufs mit auf die Krankheit zugeschnittenen Therapien behandelt. Daher sind regelmäßige Kontrolluntersuchungen ganz besonders wichtig für Sie.13
- ist die Blutkrebsart mit der höchsten Überlebenschance, das heißt, die meisten Betroffenen können trotz ihrer Erkrankung viele Jahre ein normales Leben führen.5
- macht von allen Leukämieformen bei den Neuerkrankungen den größten Anteil aus (um die 40 %).6 Formell handelt es sich um ein Lymphom mit einem leukämischen Verlauf, das heißt, ein Lymphdrüsenkrebs, in dem die Krebszellen auch im Blut vorkommen.
In Deutschland erkranken jährlich ca. 5.500 Menschen neu an einer chronischen lymphatischen Leukämie (CLL). Das mediane Alter bei Diagnose liegt bei 70 Jahren. Vor dem 45. Lebensjahr tritt die CLL nur selten auf. Die CLL ist in den westlichen Ländern die häufigste Form einer Leukämie, also einer bösartigen Erkrankung des Blutes. 1

Chronische lymphatische Leukämie (CLL)
Im Knochenmark findet die Reifung von bestimmten Blutzellen, den Lymphozyten, statt. Sie sind eine Untergruppe der weißen Blutkörperchen. Kommt es zu einer unkontrollierten Vermehrung von nicht funktionsfähigen, entarteten (malignen) Zellen, spricht man von malignen Lymphomen.
Mehr Informationen zur chronischen lymphatischen Leukämie (CLL)
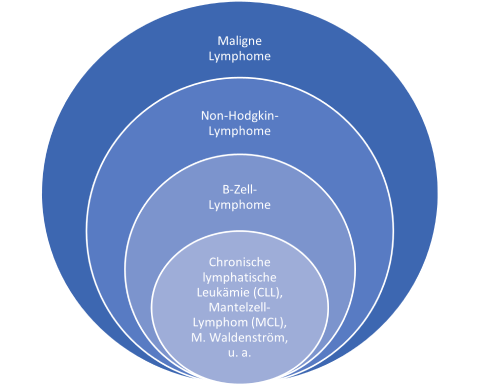
Zu den malignen Lymphomen gehört auch die Gruppe der Non-Hodgkin-Lymphome, die man weiter in B- und T-Zell-Lymphome unterscheiden kann. Bei der chronischen lymphatischen Leukämie (CLL) sind die sogenannten B-Lymphozyten entartet, weshalb sie zu den B-Zell-Lymphomen gezählt wird. Zu den B-Zell-Lymphomen gehören viele verschiedene Erkrankungen. Die chronische lymphatische Leukämie (CLL) zeichnet sich durch einen langsam fortschreitenden (indolenten) Verlauf aus.4 Weitere Informationen rund um die Begriffe „Leukämie“, „Lymphom“ und zur Einteilung der Lymphome in verschiedene Krankheitsformen, finden Sie hier.
Die chronische lymphatische Leukämie (CLL) zählt zu den Malignen Lymphomen
Es ist ratsam, immer von „CLL“ zu sprechen, wenn Sie mit Ihren Ärzt:innen, Angehörigen, Freund:innen oder anderen Ansprechpartnern über Ihre Erkrankung reden. Dadurch wissen diese ganz genau, welche Erkrankung bei Ihnen vorliegt und können Sie viel besser unterstützen.

Wie entsteht die chronische lymphatische Leukämie (CLL)?
Wie die chronische lymphatische Leukämie entsteht, ist bis heute noch weitgehend unbekannt. Bei der chronischen lymphatischen Leukämie (CLL) ist das Erbgut bestimmter weißer Blutkörperchen, die man B-Lymphozyten nennt, verändert. Diese Veränderung führt zu einer unkontrollierten Vermehrung und Ansammlung dieser „bösartigen“ (malignen) Zellen, zum Beispiel im Knochenmark und den Organen des lymphatischen Systems (u. a. Lymphknoten, Milz, Mandeln). Eine chronische lymphatische Leukämie (CLL) verläuft leukämisch, das bedeutet, dass sich große Mengen der entarteten Zellen auch im Blut nachzuweisen sind. Sie verdrängen die gesunden Blutzellen und diese können ihre wichtigen Aufgaben, wie die Abwehr von Krankheitserregern, nicht mehr erfüllen.
Die chronische lymphatische Leukämie (CLL) weist einen langsam fortschreitenden Verlauf auf und zählt daher zu den sogenannten indolenten oder niedrigmalignen Lymphomen. Die monoklonale B-Zell-Lymphozytose kann eine Vorstufe der chronischen lymphatischen Leukämie (CLL) darstellen.
Ist die chronische lymphatische Leukämie (CLL) vererbbar?
Diese Frage ist bis jetzt noch nicht vollständig geklärt. Generell zählt man die chronische lymphatische Leukämie (CLL) nicht zu den Erbkrankheiten. Dennoch wurde festgestellt, dass Verwandte ersten Grades von CLL-Patient:innen ein erhöhtes Risiko aufweisen:
- Verwandte ersten Grades von CLL-Patient:innen haben ein 8,5-fach erhöhtes Risiko für die Entstehung einer CLL.3
- Verwandte ersten Grades von CLL-Patient:innen haben ein 1,9–2,6-fach erhöhtes Risiko für die Entstehung eines anderen indolenten Lymphoms.3
Chronische lymphatische Leukämie (CLL): Symptome erkennen
Was sind die Symptome der chronischen lymphatischen Leukämie (CLL)?
Erschöpfung, Schwäche und Kurzatmigkeit
- Erschöpfung, Schwäche und Kurzatmigkeit aufgrund des verminderten Sauerstofftransports im Blut (Fehlen von roten Blutkörperchen (Erythrozyten); Anämie)
Höhere Infektanfälligkeit
- Höhere Infektanfälligkeit als Folge des beeinträchtigten Immunsystems (weniger funktionstüchtige weiße Blutkörperchen (Leukozyten))
Geschwollene Lymphknoten
- Geschwollene Lymphknoten, Vergrößerung von Milz und Leber
Schmerzen oder Völlegefühl im Bauch
- Schmerzen oder Völlegefühl im Bauch (verursacht u. a. durch eine vergrößerte Milz)
Erhöhte Neigung zu Blutungen
- Erhöhte Neigung zu Blutungen oder länger andauernde Blutungen (blauen Flecken, Nasenbluten, Zahnfleischbluten) als Folge des gestörten Wundverschlusses (Mangel an Blutplättchen)
B-Symptomatik
- Gewichtsverlust, Nachtschweiß, Fieber
Mehr zu den Symptomen der chronischen lymphatischen Leukämie (CLL) erfahren
Generell können Krebserkrankungen des Blutes oder des lymphatischen Systems akut oder chronisch sein. Akute Erkrankungen beginnen oft plötzlich und verlaufen schnell, chronische Erkrankungen haben normalerweise einen langsamen Verlauf.1 Die Symptome der chronischen lymphatischen Leukämie sind oft unspezifisch, das heißt, diese können auch bei anderen Erkrankungen auftreten und bei allen Patient:innen unterschiedlich sein. Viele Betroffenen bemerken häufig eine bereits über Monate bestehende (chronische) Abgeschlagenheit und Leistungsschwäche sowie Fieber, Nachtschweiß und unbeabsichtigte Gewichtsabnahme. Diese Beschwerden werden auch als sogenannte „B-Symptome“ bezeichnet. Allerdings können diese Beschwerden ebenfalls bei vielen anderen, auch harmlosen, Erkrankungen auftreten.
Die CLL verläuft häufig über einen langen Zeitraum, ohne dass Beschwerden in Erscheinung treten und wird daher oft zufällig in einem routinemäßig durchgeführten Blutbild festgestellt. Mögliche Anzeichen können sehr allgemein und vielfältig ausfallen.234
Welche Rolle spielt das Blut bei der chronischen lymphatischen Leukämie (CLL)?
Unser Blut besteht aus verschiedenen Bestandteilen, die alle eine wichtige Funktion im Körper erfüllen. Die richtige Zusammensetzung des Blutes ist eine wichtige Voraussetzung für das Wohlbefinden und die Gesundheit eines Menschen. Bei der chronischen lymphatischen Leukämie (CLL) ist die Zusammensetzung dieser Blutbestandteile gestört.
Unser Blut besteht etwa jeweils zur Hälfte aus:
- Blutplasma, dem flüssigen Anteil des Blutes und
- Blutzellen, den festen Bestandteilen des Blutes
Es gibt drei Arten von Blutzellen:
- die roten Blutkörperchen (Erythrozyten), die wichtig für den Transport des Sauerstoffs im Blut sind,
- die weißen Blutkörperchen (Leukozyten), die wesentliche Bestandteile des Immunsystems und verantwortlich für die Abwehr von Krankheitserregern sind, und
- die Blutplättchen (Thrombozyten), durch die sich Wunden nach Verletzungen verschließen und heilen.
Die Veränderungen in der Zusammensetzung des Blutes lassen sich im Blutbild anhand verschiedener Blutwerte erkennen (mehr dazu unten).
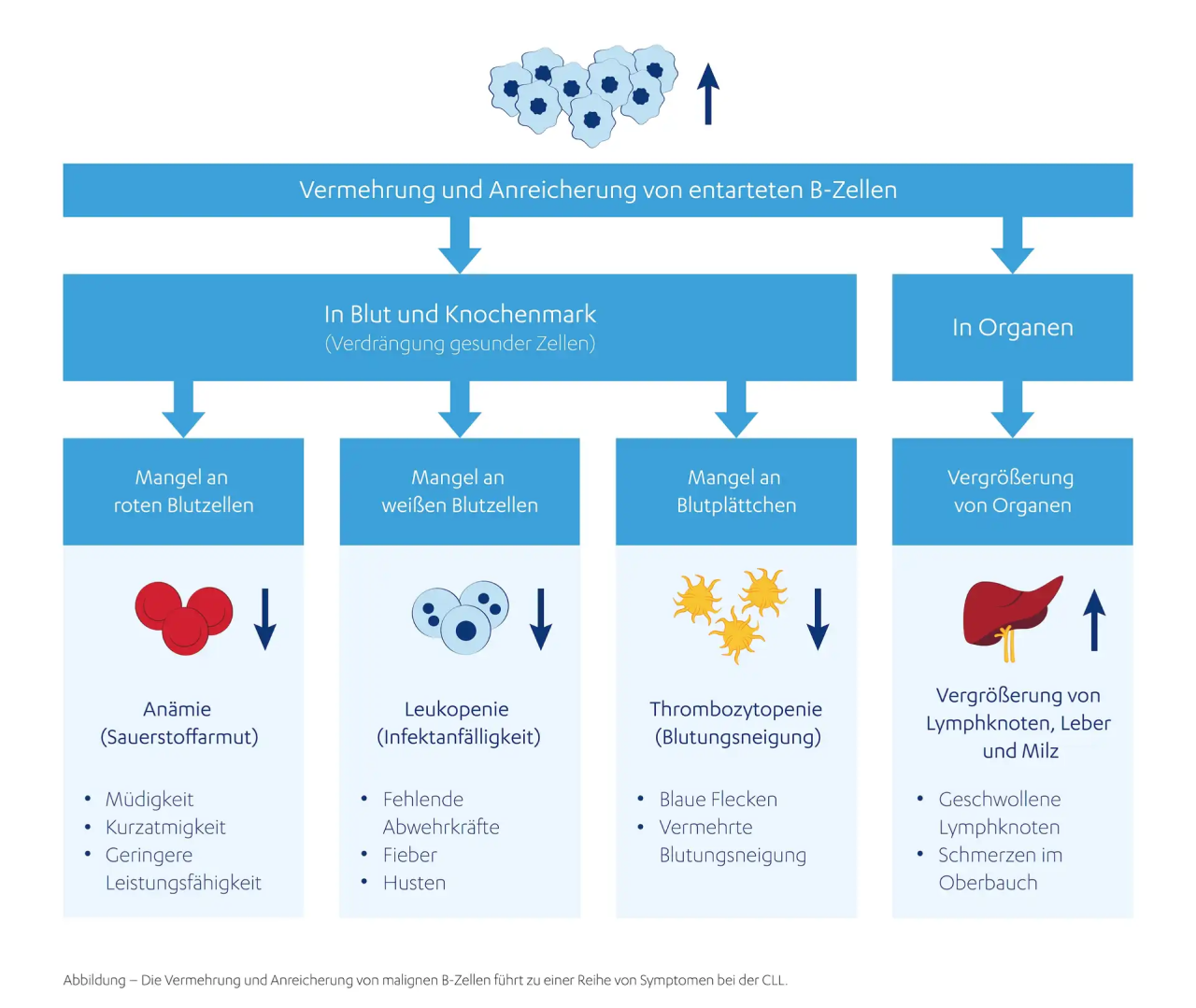
Auswirkung der Erkrankung auf den Körper
Eine CLL verursacht – gerade zu Beginn – nicht immer spürbare Symptome. Dauert die Erkrankung länger an – die Ärzt:innen sprechen dann vom fortgeschrittenen Stadium – können sich die B-Zellen so stark vermehren, dass die Bildung von anderen Blutzellen gestört werden kann. Das kann zu unterschiedlichen Symptomen führen. Dabei kommt es darauf an, welche Blutzellen besonders stark betroffen sind.
Den Prozess im Detail ansehen
1. Wenn beispielsweise zu wenig rote Blutkörperchen produziert werden, können Sie sich sehr müde, schwach und abgeschlagen fühlen. Ihre Ärztin oder Ihr Arzt wird dann eine Blutarmut (Anämie) diagnostizieren.
2. Zeichnet sich bei Ihnen ein Mangel an gesunden weißen Blutzellen ab, können Sie anfälliger für Infektionen werden und öfter Erkältungen bekommen, als Sie es gewohnt sind.
3. Hat sich die Anzahl der Blutplättchen verringert, führt das zu einer vermehrten Blutungsneigung. Ein Zeichen kann vermehrtes Nasenbluten sein.
Bei Ihnen können auch die sogenannten „B-Symptome“ wie Nachtschweiß, Gewichtsverlust über zehn Prozent innerhalb von sechs Monaten und Fieber unklarer Ursache auftreten. Sprechen Sie bitte mit Ihrer Ärztin oder Ihrem Arzt, sobald bei Ihnen eine oder mehrere der genannten Symptome nach der Diagnose CLL neu auftreten.
Wie wird die Diagnose der chronischen lymphatischen Leukämie (CLL) gestellt?
Sie haben Ihrer Ärztin oder Ihrem Arzt Ihre Symptome geschildert. Falls der Verdacht auf eine Form von Blutkrebs vorliegt, ist eine Reihe weiterer Untersuchungen notwendig, die auch die genaue Form des Blutkrebses bestimmen können.
Die Diagnostik basiert insbesondere auf folgenden Säulen:

Bevor die Ärztin oder der Arzt Ihren Körper untersucht, werden Sie gezielt nach Ihren Beschwerden gefragt, zum Beispiel, ob Sie unter Müdigkeit, Gewichtsverlust, geschwollenen Lymphknoten, Blutungen oder Infektionen leiden.
Zur Labordiagnostik zählt insbesondere die Untersuchung des Bluts und des Urins.
Bildgebende Verfahren liefern Bilder von Organen und Strukturen des Körpers. Sie tragen wesentlich dazu bei, krankhafte Veränderungen im Körperinneren zu erkennen. Zu diesen Verfahren zählen z. B. Röntgenuntersuchungen, Ultraschalluntersuchungen, Spiegelungen sowie Computer- und Kernspintomografien und Szintigrafien.
In Ausnahmefällen kann auch eine Knochenmarkpunktion und/oder Lymphknotenbiopsie durchgeführt werden.
Eine möglichst genaue Diagnostik ist wichtig, um:
- den Krankheitsverlauf (Prognose) besser einschätzen zu können, die Therapieentscheidung (Art der Behandlung) zu treffen und den Therapieerfolg durch vergleichende Untersuchungen im Verlauf zu kontrollieren,
- das Stadium der Erkrankung zu bestimmen
Wenn Sie unsicher sind, sich Sorgen machen und Fragen zu den einzelnen Untersuchungen haben, scheuen Sie sich nicht, Ihre Ärztin oder Ihren Arzt ins Vertrauen zu ziehen. Es kann hilfreich sein, Ihre Fragen vor dem Arzttermin schriftlich zu notieren, damit Sie nichts vergessen. Es ist nur verständlich, wenn Sie verunsichert sind und genauer über die Behandlungen informiert werden möchten. Wenn Sie die Gelegenheit dazu haben, können Sie die Arzttermine auch gerne gemeinsam mit einer vertrauten Person wahrnehmen.
Warum muss für die Diagnose einer chronischen lymphatischen Leukämie (CLL) das Blut untersucht werden?
Die Untersuchung des Blutes wird Blutbild genannt und ist sehr wichtig. Erfahren Sie hier mehr.
Zur Erstellung eines Blutbildes werden im Labor mithilfe von Geräten oder unter dem Mikroskop die Anzahl der verschiedenen Blutzellen sowie deren strukturelle Veränderungen bestimmt. Diese Informationen braucht Ihre Ärztin oder Ihr Arzt, denn für die Diagnose einer chronischen lymphatischen Leukämie (CLL) müssen bestimmte Bedingungen hinsichtlich der Menge und Beschaffenheit der B-Zellen erfüllt sein. Diese Vorgaben entsprechen festgelegten, internationalen Richtlinien.
Demnach wird eine chronische lymphatische Leukämie (CLL) dann diagnostiziert, wenn sehr viele bösartige B-Zellen im Blut – mindestens 5.000 pro Mikroliter Blut – gefunden werden und wenn die B-Zellen auf der Oberfläche bestimmte Faktoren tragen.4 Hierbei ist jedoch zu beachten, dass einzelne Werte allein nicht aussagekräftig genug sind. Für eine Diagnose müssen sie immer in Zusammenhang mit den anderen Werten gebracht werden. Außerdem verwenden verschiedene Labore unterschiedliche Normbereiche, sodass die Grenzwerte leicht variieren können.1
Die folgende Tabelle vergleicht das große Blutbild eines gesunden Menschen mit einer Person, die an CLL erkrankt ist. Hier erfahren Sie, in welchem Normalbereich die verschiedenen Blutwerte liegen sollten, wie sie bei einer chronischen lymphatischen Leukämie (CLL) aussehen und welche Bedeutung die einzelnen Blutzellen haben.
Bei einem kleinen Blutbild werden unter anderem die roten Blutkörperchen (Erythrozyten), die weißen Blutkörperchen (Leukozyten), die Blutplättchen (Thrombozyten) sowie die Menge des roten Blutfarbstoffes (Hämoglobin) und der Volumenanteil der Erythrozyten (Hämatokrit) bestimmt.
Das Differenzialblutbild hingegen untersucht die Zusammensetzung der Leukozyten genauer. Diese lassen sich im Wesentlichen in Lymphozyten, Monozyten und Granulozyten unterteilen. Besonders die Lymphozyten spielen eine wichtige Rolle bei der Diagnose einer chronischen lymphatischen Leukämie (CLL).
Gemeinsam ergeben das kleine und das Differenzialblutbild das große Blutbild.7
CLL-Patient:innen zeigen ein sehr unterschiedliches Interesse an ihren Blutwerten. Die einen möchten jeden Wert genau verstehen, den anderen reicht es aus, wenn ihre Ärztin oder ihr Arzt die Blutwerte kennt. Doch egal, zu welcher Gruppe Sie gehören:
Regelmäßige Blutuntersuchungen sind wichtig. Denn anhand dieser Werte kann Ihre Ärztin oder Ihr Arzt nicht nur eine chronische lymphatische Leukämie diagnostizieren, sondern im Verlauf auch Ihren Zustand sowie Ihren Therapiebedarf beurteilen: Ist es Zeit, mit einer Therapie zu starten? Muss eventuell ein Therapiewechsel stattfinden? Ist die momentane Therapie noch effektiv?
Bezeichnung | Abkürzung | Normbereich*78 | Hinweiszum Binet-Stadium | Bedeutung |
|---|---|---|---|---|
Bezeichnung | Abkürzung | Normbereich*78♀ 3,9-5,3 Mio./µl | Hinweiszum Binet-Stadium | Bedeutung |
Bezeichnung | Abkürzung | Normbereich*78 | Hinweiszum Binet-Stadium | BedeutungSowohl zu viele als auch zu wenige Leukozyten können auf eine Leukämie hindeuten |
Bezeichnung | Abkürzung | Normbereich*78 | Hinweiszum Binet-Stadium< 100.000/µl beiBinet-Stadium C | BedeutungZu wenige können auf eine Leukämie hindeuten |
Bezeichnung | Abkürzung | Normbereich*78♀ 12-16g/dl | Hinweiszum Binet-Stadium< 10 g/dl beiBinet-Stadium C | BedeutungZu niedriger Wert kann auf Leukämie hindeuten |
Bezeichnung | Abkürzung | Normbereich*78♀ 37-48 % | Hinweiszum Binet-Stadium | Bedeutung |
Bezeichnung | Abkürzung | Normbereich*78 | Hinweiszum Binet-Stadium | Bedeutung |
Bezeichnung | Abkürzung | Normbereich*78 | Hinweiszum Binet-Stadium | Bedeutung |
Bezeichnung | Abkürzung | Normbereich*78 | Hinweiszum Binet-Stadium | Bedeutung |
Differenzialblutbild– die folgenden Zelltypen gehören alle zu den Leukozyten | ||||
| Neutrophile Granulozyten (stabkernig) | STAB | 3-5 % 150-400/µl | Abwehr von Infektionen mit Bakterien, Parasiten und Pilzen, junge Entwicklungsstufe | |
| Neutrophile Granulozyten (segmentkernig) | SEG | 41-75 % 1.700-7.200/µl | Abwehr von Infektionen mit Bakterien, Parasiten und Pilzen, reife Entwicklungsstufe | |
Bezeichnung |
Abkürzung |
Normbereich*89 |
Hinweiszum Binet-Stadium |
Bedeutung |
| Basophile Granulozyten | BASO | < 1 % 10-70/µl | Abwehr von Infektionen mit Bakterien, Parasiten und Pilzen, an allergischen Reaktionen beteiligt | |
| Eosinophile Granulozyten | EOS | < 7 % 30-410/µl | Abwehr von Infektionen mit Parasiten und Würmern | |
| Monozyten | MON | 4-13 % 200-800/µl | Entwickeln sich zu Fresszellen, sehr wichtig für die Immunabwehr | |
| Lymphozyten | Lymphozyten LYM | 17-47 % 1.000-2.900/µl | > 5.000 B-Lymphozyten/µl | Sehr wichtig bei der Immunabwehr, zu viele können auf eine Leukämie hindeuten |
Abkürzungen: µl: Mikroliter (tausendstel Milliliter); g/dl: Gramm pro Deziliter; pg: Pikogramm (billionstel Gramm); fl: Femtoliter (billiardstel Liter)
* Referenzwerte und Normalbereiche von Laborwerten beziehen sich immer auf eine bestimmte Messmethode eines Labors. Bitte informieren Sie sich bei Ihrer Ärztin oder Ihrem Arzt, welche Normalbereiche für Sie bzw. die bei Ihnen gemessenen Laborwerte gelten.
Wozu dienen bildgebende Verfahren bei einem Verdacht auf eine chronische lymphatische Leukämie (CLL)?
Es kommt recht häufig vor, dass bei Patient:innen mit chronischer lymphatischer Leukämie (CLL) Leber, Milz oder Lymphknoten vergrößert sind. Diese können mittels bildgebender Verfahren untersucht werden.
Durch eine Ultraschalluntersuchung bekommt die Ärztin oder der Arzt einen Eindruck, ob und wie stark die Lymphknoten im Brust- und Bauchraum oder an anderen mit dieser Untersuchung zugänglichen Stellen, z. B. an Hals, Achsel oder Leiste, vergrößert sind. Jedoch reichen die Ultraschallbilder, beispielsweise zur Beurteilung der Lymphknoten, nicht immer aus. Deswegen entscheidet Ihre Ärztin oder Ihr Arzt bei Bedarf, weitere bildgebende Verfahren wie die Computertomografie (CT) einzusetzen.
Bei einer Computertomografie (CT) handelt es sich um ein spezielles bildgebendes Röntgenverfahren, bei dem der untersuchte Körperabschnitt in vielen Schnittbildern dargestellt wird. Die Untersuchung ist für die Betroffenen schmerzfrei und für die Durchführung wird kein Kontrastmittel benötigt.
Sind bei einem Verdacht auf eine chronische lymphatische Leukämie (CLL) noch weitere Untersuchungen nötig?
Das ist nur in Ausnahmefällen so. Wenn die Untersuchungsergebnisse nicht ausreichen, eine chronische lymphatische Leukämie (CLL) oder Verlaufskomplikationen sicher festzustellen, können eine Knochenmarkspunktion und/oder eine Lymphknotenbiopsie notwendig sein.
Knochenmarkpunktion
Bei der Knochenmarkpunktion werden mithilfe einer dünnen Hohlnadel Zellen oder winzige Gewebestückchen aus dem Knochenmark entnommen. Dies geschieht meistens am Beckenkamm. Die Zellen oder das Gewebe werden dann unter dem Mikroskop auf Auffälligkeiten untersucht.
Lymphknotenbiopsie
Die Biopsie der Lymphknoten verläuft ähnlich: Hierbei wird ein kleines Gewebestück aus den Lymphknoten zur weiteren Untersuchung entnommen.
Wie werden die Stadien der chronischen lymphatischen Leukämie (CLL) bestimmt?
Die verschiedenen Untersuchungen sind sehr wichtig, denn damit kann die Ärztin oder der Arzt bestimmen, in welchem Stadium sich die CLL-Erkrankung befindet. Die Ärztin oder der Arzt erkennt, wie weit der Krebs fortgeschritten ist und ob es sich um eine langsam oder schnell wachsende Krebsform handelt. So kann beurteilt werden, wie sich die CLL voraussichtlich entwickelt, wie die Behandlung fortgesetzt werden kann und welche Medikamente notwendig sind.
In Europa ist die nach dem französischen Arzt Jacques-Louis Binet benannte Einteilung in Krankheitsstadien am gebräuchlichsten. Damit die Einteilung in die Binet-Stadien A, B oder C erfolgen kann, werden bestimmte Informationen benötigt:
- spezielle Blutwerte (Hämoglobinkonzentration und Thrombozytenzahl) sowie
- die Anzahl der betroffenen Regionen (Lymphknoten, Leber und Milz)
Das Binet-Stadium A und Binet-Stadium B zählen zu den günstigen Krankheitsstadien. Das Binet-Stadium C ist das am weitesten fortgeschrittene Krankheitsstadium.
|
|
|
|
|---|---|---|---|
|
|
|
|
|
|
|
|
|
|
|
|
Tabelle – Klassifikation zur Einteilung des Stadiums der CLL-Erkrankung nach Binet 9
Warum nimmt die Ärztin oder der Arzt nach der Diagnose der chronischen lymphatischen Leukämie (CLL) noch weitere Untersuchungen vor?
Bevor die Therapie beginnt, kann Ihre Ärztin oder Ihr Arzt bei Bedarf noch weitere Untersuchungen durchführen. Das kann notwendig sein, denn sie oder er möchte die geeignetste Therapie für Sie finden. Durch einen Test können genetische Veränderungen der Krebszellen – diese werden Mutationen genannt – festgestellt werden. In diesem Fall weiß sie oder er, dass ein bestimmtes Medikament besser geeignet sein könnte als andere Medikamente.
Wichtige Anhaltspunkte hierbei sind:
- Ihr IGHV-Mutationsstatus sowie
- das Vorliegen von Mutationen von Genen, die im Rahmen der Zellteilung eine Rolle spielen (TP53) oder von bestimmten Chromosomenveränderungen, etwa dem Verlust eines Chromosomenabschnitts (del(17p13)).3
Welche Fragen stellen sich CLL-Patient:innen nach der Diagnose als Erstes?

Häufig gestellte Fragen und ihre Antworten
Chronische lymphatische Leukämie – was ist das überhaupt? Warum habe ich diese Erkrankung? Das sind nur zwei Fragen, die sich jede:r Betroffene nach der Diagnose stellt – vermutlich auch Sie.
Doch seien Sie versichert: Sie sind damit nicht allein. Oft dauert es eine Zeit lang, bis Sie sich imstande fühlen, diese Fragen zu formulieren. Wenn es dann so weit ist, scheuen Sie sich nicht, diese auch zu stellen. Auf manche Fragen gibt es keine richtige Antwort.
Mehr zum Thema erfahren
Woher kommt die Erkrankung? Warum erkranken ausgerechnet Sie? Natürlich gibt es bestimmte Risikofaktoren, aber eine genetische Veranlagung kann niemand beeinflussen. Andere Fragen wiederum kann Ihnen Ihre Ärztin, Ihr Arzt oder Ihr Behandlungsteam beantworten. Von ihnen erfahren Sie alles über Ihre individuellen Therapiemöglichkeiten, Heilungs- und Überlebenschancen.
Im ersten Moment mag das unsensibel klingen, aber Ärzt:innen möchten offen mit ihren Patient:innen kommunizieren und sie über alles informieren. Dazu gehören auch eventuelle Veränderungen im Alltag und der Lebensqualität, welche die Erkrankung oder auch die Therapie mit sich bringt. Wenn Sie nicht auf Anhieb alles verstehen, trauen Sie sich nachzufragen. Manche Fragen können Sie auch mit der Familie oder Freund:innen besprechen, besonders was Ihren Alltag und die damit verbundene Lebensqualität angeht. Familie und Freund:innen können Sie bei bestimmten Dingen unterstützen und je früher und mehr Sie andere Menschen mit einbinden, desto mehr Verständnis und Unterstützung können Sie erfahren.
Eine der zentralsten Fragen hängt zu einem großen Teil von den Patient:innen selbst ab: Wie geht es jetzt weiter? Denn neben der Therapie können auch Sie selbst Ihre Zukunft und Ihre Lebensqualität beeinflussen. Wenn Sie dem Krebs erhobenen Hauptes gegenübertreten und bereit sind, neben der medikamentösen Therapie etwas für Ihre physische und psychische Gesundheit zu tun, kann sich das positiv auf Ihre Lebensumstände auswirken. Ein besserer Umgang mit der Erkrankung, z. B. mit einer gesunden Ernährung, ausreichend Bewegung, schönen Unternehmungen und der Austausch mit anderen Betroffenen können die seelischen und körperlichen Folgen der Krebserkrankung erleichtern.

Onkologie / Hämatologie
Als Experte in den Fachbereichen Onkologie und Hämatologie beantwortet Herr Prof. Dr. Dr. Müller Ihre Fragen rund um die Krebserkrankungen.
Lesen Sie hier die Fragen, die andere Betroffene bereits rund um Onkologie und Hämatologie an Prof. Dr. Müller gestellt haben.
EM-158938
Wie ist die Prognose bei der chronischen lymphatischen Leukämie (CLL)?
Wie ist die Lebenserwartung mit chronischer lymphatischer Leukämie (CLL)?
Die medizinische Vorhersage des Krankheitsverlaufs, auch Prognose genannt, beruht bei Krebserkrankungen wie der CLL auf vielen verschiedenen Faktoren. Die Ausprägung und der Verlauf der CLL können von Patient:in zu Patient:in sehr unterschiedlich sein. So haben einige Patient:innen über Jahre keine oder nur geringe Symptome und eine ganz normale Lebenserwartung (Binet-Stadium A). Eine Behandlung der CLL ist in diesen Fällen meist nicht erforderlich. Andere Patient:innen hingegen weisen bereits bei der Diagnose Symptome und ein fortgeschrittenes Krankheitsstadium auf (Binet-Stadium B oder C), was zu einer geringeren Lebenserwartung führen kann. Bei Patient:innen im Stadium C sollte daher möglichst rasch mit der Behandlung begonnen werden.9
Das Maß für die Wahrscheinlichkeit mit einer Krebserkrankung einen bestimmten Zeitraum zu überleben, wird Überlebensrate genannt. Diese gibt an, wieviel Prozent der Erkrankten zu einem bestimmten Zeitpunkt nach der Diagnose weiterhin leben. Ist dieser Zeitpunkt beispielsweise fünf Jahre nach Diagnose, so spricht man von der 5-Jahres-Überlebensrate. Für die CLL beträgt die durchschnittliche 5-Jahres-Überlebensrate 87,2 %. Somit haben CLL-Patient:innen statistisch gesehen insgesamt eine recht gute Prognose.3
Wie sind die Heilungschancen bei der chronischen lymphatischen Leukämie (CLL)?
Nach heutigem Stand ist es so, dass die CLL mit keinem der derzeit verfügbaren Behandlungsverfahren vollständig heilbar ist. Es ist aber möglich, durch eine geeignete Behandlung sowohl eine oder mehrere Remissionen, also symptomfreie Phasen, als auch eine bessere Überlebenswahrscheinlichkeit zu erreichen.9
Chronische lymphatische Leukämie (CLL): Behandlung und Therapie
Was ist wichtig bei der Behandlung der chronischen lymphatischen Leukämie (CLL)?
Wie geht es nach der Diagnose weiter? In den meisten Fällen haben die Patient:innen zu Beginn keine oder nur wenige Symptome und eine Behandlung mit Medikamenten erfolgt zunächst noch nicht. Positiv ist, dass die chronische lymphatische Leukämie (CLL) in der Regel nur sehr langsam (chronisch) fortschreitet, daher kann die Entwicklung der Krankheit durch regelmäßige Kontrolluntersuchungen alle drei bis zwölf Monate gut überwacht werden. Dieses Vorgehen wird auch „abwartendes Beobachten“ („Watch & Wait“) genannt. Bei stärkeren Symptomen und im fortgeschrittenen Erkrankungsstadium wird die behandelnde Ärztin oder der behandelnde Arzt eine Therapie der CLL in Betracht ziehen. Welche Therapiemöglichkeiten es gibt und welche für wen infrage kommen, erfahren Sie im Folgenden.
Auch jetzt werden Sie vermutlich wieder viele Fragen haben – schließlich muss eine Therapieentscheidung getroffen werden. Sie konnten die Diagnose verarbeiten und nun stehen die Handlungsmöglichkeiten im Vordergrund.
Als Erstes stellt sich die Frage, ob bereits mit einer Therapie begonnen oder ob zunächst der Krebs nur beobachtet wird – der sogenannten „Watch & Wait“-Phase. Mehr Informationen dazu erhalten Sie weiter unten.
Besteht bereits eine Therapienotwendigkeit, ist die Frage, welche Therapien für die Erkrankung zugelassen sind und welche für Sie persönlich infrage kommen. Oftmals gibt es mehrere mögliche Medikamente oder Kombinationen und dann muss entschieden werden, welche die größten Erfolgsaussichten haben – immer mit Rücksicht auf Ihre persönlichen Therapieziele und mögliche Nebenwirkungen. Hierbei verlassen sich verständlicherweise die meisten Patient:innen auf die Erfahrungen ihrer Ärztin oder ihres Arztes oder holen sich Erkundigungen bei anderen Betroffenen ein. Aber auch die Dauer der Therapie und die Häufigkeit und Art der Verabreichung spielt bei manchen Menschen eine Rolle bei der Entscheidung.
Im Falle der Therapieentscheidung teilen sich die CLL-Patient:innen oft in zwei Gruppen: diejenigen, die sich voll und ganz auf ihren Arzt oder ihre Ärztin verlassen und sich nicht selbst mit der Entscheidung auseinandersetzen möchten, und diejenigen, die aktiv an ihrer Entscheidung teilhaben wollen und selbstständig auf die Suche nach Informationen gehen. Für beide Gruppen gilt jedoch: Alle Fragen, die Sie zu Ihrer Therapieentscheidung haben, können und sollten Sie mit Ihrem Behandlungsteam besprechen.
Welche Indikatoren zeigen an, dass die „Watch & Wait“-Phase vorbei ist und eine Therapie eingeleitet werden sollte?
„Watch & Wait“ wird in der Regel nur bei symptomfreien Verläufen bei einer chronischen lymphatischen Leukämie (CLL) empfohlen. Treten jedoch Symptome auf oder entdeckt die Ärztin oder der Arzt bei den regelmäßigen Kontrolluntersuchungen der Blutwerte Hinweise auf ein Fortschreiten der Erkrankung (Progression), wird er der Patientin oder dem Patienten zu einer Therapie raten. Berichtet die Patientin oder der Patient bei der Anamnese von B-Symptomen oder von anderen durch die CLL bedingten Komplikationen, wie beispielsweise einer erhöhten Neigung zu Infekten, kann das ein Hinweis auf ein Fortschreiten der Erkrankung sein. Gleiches gilt, wenn bei der Bestimmung des aktuellen klinischen Stadiums nach Binet ein höheres Stadium oder bei der Untersuchung des Blutbildes veränderte Werte festgestellt werden. Bildgebende Verfahren können einen eventuellen Verdacht der Krankheitsprogression bestätigen.9 Ergeben diese Untersuchungen, dass die CLL tatsächlich fortschreitet und von „Watch & Wait“ zu einer Therapie übergegangen werden sollte, stehen verschiedene Behandlungsoptionen zur Verfügung.
Welche Rolle spielen die Angehörigen bei der Therapiewahl?

Angehörige, Familie und Freund:innen sind eine wichtige Stütze für Menschen mit Krebs. Beispielsweise können sie die Betroffenen zu den Arztgesprächen begleiten – vier Ohren hören mehr als zwei – und dabei Notizen machen oder auch Fragen stellen, die den Patient:innen in dem Moment nicht unbedingt einfallen. Sie können auch im Nachhinein noch einmal mit den Betroffenen das Gehörte durchgehen, Unklarheiten ausräumen und das Gesagte erneut erklären. Aber auch wenn die Angehörigen nicht direkt bei den Gesprächen dabei sind, so können sie Betroffene bei der Informationssammlung und Entscheidung unterstützen. Besonders bei älteren Patient:innen, die nicht so bewandert im Umgang mit dem Internet sind, helfen Kinder und Enkelkinder bei der Recherche von Informationen und Therapiemöglichkeiten. Schlussendlich liegt die Therapieentscheidung jedoch immer bei der behandelnden Ärztin oder dem behandelnden Arzt und der Patientin oder dem Patienten selbst.
Welche Therapieoptionen gibt es bei der chronischen lymphatischen Leukämie (CLL)?
Bei der chronischen lymphatischen Leukämie (CLL) handelt es sich um eine komplexe Erkrankung. Daher erfolgt die Diagnosestellung und die Wahl der Behandlung meist durch Ärzt:innen, die auf Krebserkrankungen spezialisiert sind. Das sind bei der CLL insbesondere Onkolog:innen und Hämatolog:innen. Die Behandlung wird sich immer nach Art und Stadium der Erkrankung richten und Rücksicht auf das Befinden jeder einzelnen Patientin oder jedes einzelnen Patienten nehmen. Die ärztlichen Leitlinien definieren, wann welche Maßnahmen zum Einsatz kommen sollten. Ärztliche Leitlinien sind oft nicht laienfreundlich und für Patient:innen schwer zu verstehen.
Zunächst entscheidet Ihre Ärztin oder Ihr Arzt, ob eine medikamentöse Behandlung aufgrund des Krankheitsstadiums notwendig ist. Sie oder er legt in Absprache mit Ihnen die für Sie geeignetste Therapie zur Behandlung der chronischen lymphatischen Leukämie (CLL) fest. Da dies die erste medikamentöse Therapie ist, die Sie für Ihre CLL erhalten, spricht man auch von der Erstlinientherapie, um sie von eventuell folgenden Therapien abzugrenzen. Für die Wahl der Erstlinientherapie sind folgende Informationen entscheidend:
- Ihre Krankheitssymptome
- Ihr allgemeiner Gesundheitszustand und das Vorliegen von Krankheiten, die bei Ihnen dem Einsatz einer bestimmten Behandlungsform entgegenstehen könnten, insbesondere Herz- und Nierenerkrankungen.
- Vorliegen genetischer Veränderungen von CLL-Zellen (z. B. Verlust eines Genabschnitts [del(17p13)], bestimmte Mutationen [z. B. von TP53], Veränderungen im Chromosomensatz oder Mutationen im sogenannten IGHV-Gen oder nicht).3
Im Krankheitsverlauf der chronischen lymphatischen Leukämie (CLL) kann es vorkommen, dass ein Wechsel der Behandlung notwendig wird (z. B. bei einem Rezidiv oder wenn Sie die Behandlung aufgrund von Nebenwirkungen abbrechen müssen). Dabei wird auch berücksichtigt, welche Medikamente Sie zur Behandlung der CLL bereits genommen haben.
Die Behandlung der chronischen lymphatischen Leukämie (CLL) befindet sich im Wandel. Bis vor einigen Jahren war eine Chemoimmuntherapie (Kombination aus Chemo- und Antikörpertherapie) der Standard in der Therapie der CLL. Diese Behandlung wurde jedoch bei der Überarbeitung der Leitlinie durch andere Therapieoptionen, wie gezielten Inhibitoren (ggf. in Kombination mit monoklonalen Antikörpern), ersetzt. Für einige Patient:innen kann in sehr seltenen Fällen eine Stammzelltransplantation infrage kommen.
Wie erfolgt die Behandlung mit Signalinhibitoren?
Signalinhibitoren sind gezielt innerhalb von Zellen wirkende Hemmstoffe. Sie greifen in sehr spezifische Vorgänge in Krebszellen ein und blockieren bestimmte Signalübermittler, die in den bösartigen B-Zellen übermäßig aktiv sind und zu einem unkontrollierten Wachstum dieser Zellen führen. Werden diese Signale mithilfe der Inhibitoren gehemmt, sterben die Krebszellen ab oder werden in ihrem Wachstum gehemmt. Meist werden diese Inhibitoren in Form von Tabletten oder Kapseln (oral) verabreicht.
Was ist eine Antikörpertherapie?
Bei der Antikörpertherapie richten sich spezielle monoklonale Antikörper gegen bestimmte Oberflächenstrukturen der Krebszellen. Der Antikörper bindet an die CLL-Zellen, markiert sie so und signalisiert dem Immunsystem, diese Zellen zu zerstören. Dadurch wird das körpereigene Immunsystem unterstützt und kann die Krebszellen besser bekämpfen.9 Diese Therapien werden meist als Infusion in Kombination mit Tabletten verabreicht.
Was bewirkt die Kombination von Signalinhibitor und Antikörpertherapie?
Antikörpertherapien können nicht nur mit einem Chemotherapeutikum kombiniert werden, sondern auch mit einem Inhibitor.3 So werden nicht nur für die Tumorzellen lebenswichtige Signalwege unterbrochen, sondern die Tumorzellen auch direkt durch das Immunsystem angegriffen und vernichtet.
Was bedeutet „Best Supportive Care”?
Nicht immer kommt eine der oben genannten Therapieoptionen für eine Patientin oder einen Patienten infrage. Bei sehr schlechtem Allgemeinzustand durch Begleiterkrankungen (Komorbiditäten), kurzer Lebenserwartung oder auf Wunsch der/des Patient:in steht eine unterstützende (supportive) Therapie im Vordergrund – und nicht mehr die Bekämpfung der Erkrankung selbst.3 Hierbei werden zum Beispiel Symptome wie Schmerzen gelindert.
Was ist eine Chemoimmuntherapie?
Bei der Chemoimmuntherapie handelt es sich um eine Kombination aus Chemotherapie und Antikörper-basierter Therapie. Die Chemotherapie hat das Ziel, bösartige Krebszellen abzutöten. Durch die Antikörpertherapie wird das körpereigene Immunsystem unterstützt, sodass die Krebszellen besser bekämpft werden können.9 Bis vor einigen Jahren war die Chemoimmuntherapie noch der Standard in der Therapie der CLL. Mittlerweile werden für die meisten Patient:innen andere Optionen bevorzugt und eine Chemoimmuntherapie kommt nur noch selten, z. B. bei bestimmten Begleiterkrankungen in Frage.
Welchen Stellenwert hat die Stammzelltransplantation in der Therapie der chronischen lymphatischen Leukämie (CLL)?
Die Stammzelltransplantation nimmt in der Therapie der chronischen lymphatischen Leukämie mittlerweile nur noch eine untergeordnete Rolle ein. Ärzt:innen sprechen bei der Übertragung von Blutstammzellen von gesunden Spendenden auf erkrankte Empfänger von einer allogenen Stammzelltransplantation.
Das Ziel der Transplantation ist, dass die übertragenen gesunden Blutstammzellen im Körper der erkrankten Empfängerin oder des erkrankten Empfängers neue gesunde Blutzellen produzieren. Damit es nach der Transplantation möglichst viele gesunde Blutzellen gibt und keine oder kaum erkrankte, wird vor der Transplantation versucht, die erkrankten Blutstammzellen der Empfängerin oder des Empfängers durch Bestrahlung und/oder Chemotherapie zu zerstören. Außerdem erhält die Patientin oder der Patient Medikamente, die die Immunabwehr verringern sollen, damit die übertragenen, gesunden Zellen besser „anwachsen“.
Das Verfahren der allogenen Stammzelltransplantation birgt Risiken. Daher kann es immer noch innerhalb von fünf Jahren bei 15 bis 25 Prozent der Patient:innen zu Todesfällen kommen. Das ist der Grund, warum die allogene Stammzelltransplantation in der Regel nur dann angewandt wird, wenn die Ärztin oder der Arzt eine CLL mit besonders hohem Risiko für ein schnelles Voranschreiten der Erkrankung festgestellt hat. Dies kann beispielsweise der Fall sein, wenn moderne Behandlungsmöglichkeiten, wie eine Therapie mit Inhibitoren und Antikörpern, oder eine Chemoimmuntherapie keine Wirkung gezeigt haben und bestimmte Veränderung im Erbgut der Krebszellen vorliegen.12
Hat die Therapie dann einmal begonnen, tauchen die nächsten Fragen bei den Betroffenen auf: Wie ist der weitere Verlauf? Wirkt die Therapie und wie lange hält die Wirkung an? Was passiert, wenn der Krebs nach der Behandlung wiederkommt? Existieren dann andere Therapiemöglichkeiten? Gibt es aktuell neue, innovative Behandlungsmöglichkeiten oder vielleicht sogar klinische Studien, an denen Betroffene teilnehmen können, wenn die herkömmlichen Medikamente nicht anschlagen? Besteht eventuell sogar die Chance, dass die CLL irgendwann heilbar ist? Diese und vermutlich noch weitere Fragen werden Ihnen im Verlauf der Therapie in den Sinn kommen. Sprechen Sie offen mit Ihrem Behandlungsteam darüber. Nur so kann Ihre Ärztin oder Ihr Arzt auf Ihre persönlichen Wünsche und Bedürfnisse eingehen und Ihnen die bestmögliche Therapie zukommen lassen.
Nach oder während der Erstlinientherapie wird die Ärztin oder der Arzt den Erfolg der Therapie überprüfen. Ist die Erkrankung vollständig oder teilweise zum Stillstand (Remission) gekommen, erhalten die Patient:innen entweder eine kontinuierliche oder zeitlich begrenzte Therapie oder die CLL wird in den Kontrolluntersuchungen beobachtet.3 Die Erhaltungstherapie dient dazu, den durch die vorherige Therapie erreichten Behandlungserfolg zu erhalten oder zu stabilisieren. Bei einem Therapieversagen, etwa wenn die Erkrankung trotz Therapie fortschreitet (Progression), wird die Ärztin oder der Arzt eine Zweitlinientherapie verordnen. Diese hängt unter anderem davon ab, welche Medikamente die Patient:innen in der Erstlinientherapie erhalten haben.3
Die Diagnose „chronische lymphatische Leukämie (CLL)“ ist für die meisten Betroffenen natürlich erst einmal ein Schock und bringt viele Fragen und Unsicherheiten mit sich. Doch bitte lassen Sie sich nicht entmutigen. Als Patient:in haben Sie die Möglichkeit, die Behandlung der CLL und den Krankheitsverlauf positiv zu unterstützen. Ganz wichtig ist, dass Sie die Arzttermine wahrnehmen und auf die regelmäßige Medikamenteneinnahme achten. Treten neue Beschwerden auf oder verstärken sich bereits bestehende Symptome (z. B. Fieber, größere Lymphknoten), zögern Sie nicht und teilen das Ihrer Ärztin oder Ihrem Arzt umgehend mit. Denken Sie an sich und vergessen Sie – trotz der Diagnose „chronische lymphatische Leukämie (CLL)“ – nicht Ihre seelische Gesundheit. Weitere Informationen dazu finden Sie weiter unten bei „Herausforderungen im Alltag mit CLL“.
Welche Herausforderungen im Alltag mit chronischer lymphatischer Leukämie (CLL) gibt es?
Die Diagnose „chronische lymphatische Leukämie“, die Therapie sowie eventuelle Nebenwirkungen der Behandlung hinterlassen bei den meisten Betroffenen ihre Spuren. So sind viele im Verlauf der Erkrankung körperlich nicht mehr so fit und aktiv wie vorher und brauchen etwas Unterstützung – sie sind jedoch aufgrund ihrer CLL in der Regel nicht von anderen Personen abhängig. Doch auch – oder vielleicht überwiegend – psychische Herausforderungen tauchen im Laufe einer chronischen lymphatischen Leukämie (CLL) auf. Sollten Sie das bei Ihnen bemerken, sprechen Sie offen darüber und scheuen Sie sich nicht, um Hilfe zu bitten.
Mit welchen Herausforderungen haben die meisten Betroffenen zu kämpfen? Körperlich sind es am häufigsten Müdigkeit und Antriebslosigkeit sowie anhaltende Erschöpfung (Fatigue). Seltener treten Übelkeit, Kopfschmerzen, Wetterfühligkeit sowie Schwitzen und schnellere Erschöpfung nach körperlicher Aktivität auf. Kommt Ihnen das bekannt vor? Doch dagegen können Sie leicht selbst etwas unternehmen. Regelmäßige Spaziergänge oder leichte körperliche Betätigung an der frischen Luft können dem entgegenwirken. Je besser Sie Ihren Körper fit halten, desto besser kommt er mit diesen Herausforderungen zurecht. Auch eine gesunde und ausgewogene Ernährung kann dazu beitragen.
Die Herausforderungen organisatorischer Art sind eher selten und werden von den Betroffenen als gering angesehen. Dazu gehört beispielsweise eine reduzierte Spontanität aufgrund von Arzt- und Infusionsterminen, wodurch Patient:innen ständig an ihre Erkrankung erinnert werden.

Psychische Herausforderungen bei chronischer lymphatischer Leukämie (CLL)
Die häufigsten Herausforderungen sind psychischer Natur. Es ist nur verständlich, dass sich Betroffene mit ihrer Zukunft, ihrer verbleibenden Lebenserwartung und Lebensqualität beschäftigen. So stellt sich beispielsweise die Frage, inwieweit Betroffene ihren Alltag weiterhin selbstständig bewältigen können. Viele denken auch mit fortschreitender Erkrankung, dass sie ihren Familien zur Last fallen. Sprechen Sie rechtzeitig mit Ihren Angehörigen und vertrauten Personen über Ihre Sorgen. Gemeinsam können Sie Lösungen finden und entsprechende Vorkehrungen treffen.
Mehr zu den psychischen Herausforderungen erfahren
Doch nicht nur im privaten Bereich können Ängste und Sorgen entstehen, sondern auch die Therapie betreffend. Was ist, wenn die Therapie nicht richtig anschlägt oder der Krebs wiederholt zurückkehrt? Diese Erfahrungen können belastend sein. Sprechen Sie mit Ihrem ärztlichen Fachpersonal darüber, sie können Ihnen Ängste nehmen oder gegebenenfalls auch eine Psychoonkologin oder einen Psychoonkologen empfehlen. Diese unterstützen Sie bei psychischen und sozialen Herausforderungen oder wenn Sie unter Depressionen, Schlafstörungen oder sozialer Isolation leiden. Isolation kann aus verschiedenen Gründen entstehen, beispielsweise weil Ihr Umfeld Ihre Erkrankung nicht versteht. Auch der Austausch mit Familie und Freund:innen sowie anderen Betroffenen in Selbsthilfegruppen oder mit Patientenorganisationen kann dabei helfen, Ihre Sorgen zu mindern und Sie positiver gestimmt in die Zukunft blicken zu lassen.
Zu all diesen Themen können Sie Ihr Behandlungsteam um Tipps oder Erfahrungsberichte anderer Betroffener bitten. Das erleichtert Ihnen den Umgang mit Ihrer Erkrankung und hilft Ihnen bei der Bewältigung Ihres Alltags.

Hier finden Sie Broschüren und Informationsmaterial für Betroffene und Angehörige
Umgang mit dem Tod
Wie geht man bei der chronischen lymphatischen Leukämie (CLL) mit dem „Sterben“ um?
Die moderne Medizin entwickelt sich stets weiter, um die Lebensqualität von Krebspatient:innen und ihren Angehörigen zu verbessern. Betroffene sollen die letzte Phase ihres Lebens lebenswert und individuell gestalten, insbesondere aber auch einen würdevollen Umgang mit dem Lebensende erfahren. Eine chronische lymphatische Leukämie ist jedoch in der Regel kein Todesurteil.
Mehr Informationen finden Sie hier:
Chronische lymphatische Leukämie (CLL): Forschung und News
Welche neuen Forschungsergebnisse und Studien gibt es zur chronischen lymphatischen Leukämie (CLL)?
Zur CLL wird viel geforscht, um neue Therapiemöglichkeiten für die Betroffenen zu entwickeln. Das Ziel ist, die Symptome der Patient:innen zu lindern, die symptomfreien Phasen zu verlängern, die Lebenserwartung weiter zu steigern und idealerweise die CLL in Zukunft sogar vollständig zu heilen.
Untersuchung von Biomarkern der chronischen lymphatischen Leukämie (CLL)
Die Binet-Stadien bieten bereits eine gute Möglichkeit, die mögliche Lebenserwartung der Patient:innen vorherzusagen. Jedoch berücksichtigen sie nicht die biologischen Eigenschaften der bösartigen B-Zellen bei der chronischen lymphatischen Leukämie (CLL). Diese können sich von Patient:in zu Patient:in unterscheiden und sowohl das Fortschreiten der Erkrankung als auch die Wirksamkeit bestimmter Behandlungen beeinflussen. Um die individuellen Eigenschaften der Krebszellen einer Patientin oder eines Patienten besser beurteilen zu können, laufen aktuell Forschungen zu geeigneten Merkmalen (sogenannten Biomarkern) im Erbgut und auf den Zellen der CLL-Patient:innen.10
Das könnte Sie auch interessieren

In den Folgen 17 und 18 unseres Podcasts "MEIN KREBSRATGEBER zum Hören" sprechen die Betroffene Manuela und unser Moderator Lars darüber, wie es ist die Diagnose CLL zu erhalten, eine geeigente Therapie zu finden und wie man wieder in ein erfüllendes Berufsleben zurückfinden kann.

Sie sind an Krebs erkrankt oder stehen einer betroffenen Person nahe? Dabei haben Sie Fragen rund um die Erkrankung, die nach dem ärztlichen Gespräch offengeblieben sind und auch auf diesen Seiten nicht beantwortet werden? Hier können Sie Ihre Fragen einfach und anonym stellen und erhalten fachlich fundierte Antworten in wenigen Tagen.

Hier finden Sie Broschüren und Informationsmaterial für Betroffene und Angehörige.

