Behandlung einer Depression

- Hilfe finden und annehmen bei Depression
- Behandlungsziele bei Depression
- Die Behandlung von Depression auf einen Blick
- Psychotherapie bei Depression
- Medikamente bei Depression
- Was tun, wenn bei Depression ein Antidepressivum nicht ausreichend wirkt?
- Depression: „Ich will nicht mehr“ – Was tun bei Suizidgedanken?
- Erfolge sichern – Rückfälle vermeiden bei Depression
- Depression in den Griff bekommen - was Sie selbst tun können
- Therapieverfahren, die bei Depression zusätzlich eine Wirkung erzielen können
Depression behandeln!
Ein Wort vorab: Depression ist gut behandelbar. Selbst bei einer schweren depressiven Episode gibt es heute gute und wirksame Möglichkeiten der Behandlung. Dabei existiert nicht eine einzige „richtige“ Form der Behandlung, die für alle Betroffenen gleichermaßen passt. Denn jeder Mensch ist anders – entsprechend äußern sich eine Depression bei jedem anders. Welche Behandlung für Sie konkret in Frage kommt, hängt z. B. von der Art, Stärke und Dauer Ihrer Beschwerden, von begleitenden Gesundheitsproblemen und von Ihrem Umfeld ab.
Hilfe finden und annehmen bei Depression
Benötige ich eine Behandlung?
Allgemein gilt: Nicht jede leicht depressive Stimmung muss sofort behandelt werden. Beeinträchtigt die Depression jedoch Ihren Alltag, kommen Sie nicht mehr so zurecht, wie Sie es von sich gewohnt sind und halten Beschwerden über mehr als zwei Wochen an, dann kann eine Behandlung sinnvoll sein.
Nicht nur bei depressiven Beschwerden, die weniger stark oder nur kurz in Erscheinung treten, können unterstützende Maßnahmen eine wirksame Hilfe darstellen. Dazu zählen Selbstmanagement, Entspannungsverfahren oder Sport – und sorgen Sie für einen gesunden Schlaf.
Erste Hilfe bei Depression
Erste Ansprechpartner:innen, denen Sie sich in der Regel anvertrauen können, sind sicher Ihr:e Partner:in, Angehörige, Freunde, aber auch Ihre Hausärztin oder Ihr Hausarzt. Scheuen Sie sich nicht, professionelle Hilfe in Anspruch zu nehmen. Wenn Sie sich umhören, werden Sie vielleicht feststellen, dass viele Menschen mit ähnlichen Problemen zu kämpfen haben oder hatten. Es kann hilfreich sein, wenn Sie eine Ihnen nahe stehende Person bei der Kontaktaufnahme bei Ärzt:innen oder Psycholog:innen unterstützt und begleitet.
Informieren Sie sich über die Erkrankung und ihre Behandlung aus vertrauenswürdigen Quellen. Mittlerweile gibt es viele nützliche Informations- und Hilfsangebote, die Sie z. B. über Ihre Krankenversicherung, eine Selbsthilfegruppe, über unsere Initiative „GemeinsamGegenDepression“ oder über andere Online- bzw. mobilbasierte Angebote beziehen können.

Wie finde ich professionelle Hilfe?
Eine:n geeignete:n Ärzt:in oder Therapeut:in zu finden, ist manchmal nicht einfach. Es kann vorkommen, dass Sie mehrere Anläufe benötigen, um die Person zu finden, die zu Ihnen passt und Ihnen weiterhelfen kann. Sie können dazu beispielsweise Psychotherapie-Probestunden in Anspruch nehmen, die von Ihrer gesetzlichen Krankenversicherung in der Regel übernommen werden.
Die Behandlung selbst ist in erster Linie Aufgabe der Fachärztin bzw. des Facharztes für Psychiatrie und Psychotherapie oder des/der Pschologischer Psychotherapeut:in. Im Unterschied zu Psychotherapeut:innen können Psychiater:innen mögliche Ursachen von einer Depression medizinisch abklären, ärztliche Untersuchungen durchführen oder veranlassen und Medikamente verschreiben.
Wenn Sie eine Behandlung durch eine:n psychologischen Psychotherapeut:in wünschen, benötigen Sie eine ärztliche Überweisung.
Tipps:
- Fragen Sie Ihre Hausärztin oder Ihren Hausarzt
- Falls Sie sich schon in psychiatrischer Behandlung befinden und einen Psychotherapieplatz suchen: Fragen Sie Ihre:n Psychiater:in
- Freunde/Angehörige/Bekannte haben nicht selten selbst Erfahrung mit Therapien und Therapeut:innen: Erkundigen Sie sich bei ihnen!
- Über die Online-Suche (Ärzt:innenlisten) der kassenärztlichen Vereinigungen können Sie sich einen Überblick verschaffen; oder suchen Sie nach Therapeut:innen in der Online-Suche der Psychotherapeutenkammer.
Online-Suche nach Ärzt:innen und Psychotherapeut:innen
Online-Suche nach Psychologischen Psychotherapeut:innen
Klinik oder Praxis? Wo findet die Behandlung statt?
Ob für Sie am ehesten eine ambulante, (teil-)stationäre oder tagesklinische Behandlung in Frage kommt, hängt vor allem davon ab, wie schwer Sie erkrankt sind, an welchen Beschwerden Sie leiden und wie Ihre persönliche Situation ist.
In der Praxis
In der Klinik

Gerade wenn Beschwerden vorhanden sind, die den Alltag stark beeinträchtigen (z.B. starke Antriebs-, Schlaf- und Konzentrationsstörungen), bei relativ plötzlichen oder schweren Symptomen oder wenn die Depression schlecht auf die Behandlung ansprechen sollten, kann ein Aufenthalt in einer psychiatrischen Klinik Sinn ergeben. Häufig sind die Betroffenen deutlich entlastet, wenn sie nicht mehr „ihre Frau“ oder „ihren Mann“ in belastenden Alltagssituationen stehen müssen. Haben sich die Beschwerden gebessert, kann die Behandlung in einer Tagesklinik oder ambulant weiterführen.
Tagesklinik, teilstationärer Aufenthalt

Manche Betroffene, die zunächst eine Klinik vollstationär aufgesucht haben und deren Depression sich gebessert hat, können von einem teilstationären Aufenthalt oder vom Besuch einer Tagesklinik profitieren.
Wie lange dauert die Behandlung?
Typisch für eine Depression ist, dass sich die Beschwerden über Wochen oder Monate hinweg entwickeln und anhalten können. Selbst wenn eine Depression gut zu behandeln ist und sich die Beschwerden mit großer Sicherheit zurückbilden werden, wird die Krankheit nicht von heute auf morgen wieder verschwinden.
Die Zeitspanne zwischen Beginn der Behandlung und Genesung kann unterschiedlich lange dauern. Erste Anzeichen einer Besserung sind in der Regel nach ca. 2–(3–)4 Wochen festzustellen. Erst danach kann beurteilt werden, ob die Behandlung wirkt.
Aber seien Sie nicht ungeduldig, die Behandlung von einer Depression kann manchmal sehr viel Zeit in Anspruch nehmen und erfolgt schrittweise. Eine vorzeitige und übereilte Belastung durch Alltagstätigkeiten (Beruf, Haushalt) kann schnell zu einer Überforderung und Verschlechterung der depressiven Beschwerden führen.

Behandlungsziele bei Depression
Bei einer Depression können unterschiedliche Bereiche des Alltags eingeschränkt sein. Ziel der Behandlung ist, dass Sie wieder ein normales Leben in weitestgehender Beschwerdefreiheit führen können. Fachleute sprechen dann von einer „Remission“ als wichtiges Therapieziel.
Die Behandlungsziele unterscheiden sich jedoch von Mensch zu Mensch und betreffen sowohl die Anzeichen der Krankheit selbst als auch deren Folgen. Um die Ziele zu erreichen, ist üblicherweise eine Therapie über die Akutphase hinaus erforderlich.
Was sind Ihre eigenen Ziele für die Behandlung?
Besprechen Sie beim Therapiestart gemeinsam mit Ihrer:m Therapeut:in, was Ihnen bei der Behandlung besonders am Herzen liegt!
Was Sie sich selbst fragen können:
Wenn Sie an Ihr Leben und an Ihre Zukunft denken: Was ist Ihnen besonders wichtig?
Beispiele von Zielen:
- Lebensfreude und Lebensqualität wieder herstellen
- Freizeitaktivitäten und Sozialkontakte wieder aufnehmen oder verstärken
Was Sie sich selbst fragen können:
Welche Dinge können Sie wegen Ihrer Depression bzw. der Behandlung nicht mehr machen? Was möchten Sie gern wieder tun können?
Beispiele von Zielen:
- Wieder arbeiten gehen können
- Körperliche Fitness und Gesundheit stärken, z. B. durch Sport und Bewegung
- Belastung und Nebenwirkungen durch die Therapie reduzieren, z. B. starke Müdigkeit, sexuelle Funktionsstörungen
Was Sie sich selbst fragen können:
Welche Beschwerden belasten Sie am meisten? Was sollte durch die Behandlung verbessert werden?
Beispiele von Zielen:
- Suizidgedanken reduzieren
- Besser schlafen
- Sich besser konzentrieren
Modifiziert nach: BÄK, KBV, AWMF (Hrsg.). Nationale VersorgungsLeitlinie Unipolare Depression. Version 3.1, 2022.
Die Behandlung von Depression auf einen Blick
Die Behandlung von Depression orientiert sich am gesamten Beschwerdebild der Erkrankung, dem so genannten „depressiven Syndrom“. Nicht nur Stimmungseinschränkungen zählen dazu, sondern u. a. auch Beschwerden wie Probleme mit dem Ein- und Durchschlafen, ungewollte Gewichtsabnahme, mangelnder Appetit, verminderte Libido oder Störungen von Konzentration, Gedächtnis und Merkfähigkeit.
Vor Beginn der Behandlung wird der/die Psychiater:in die Diagnose anhand von Fragen und Untersuchungen sichern und mögliche Ursachen, Auslöser und Begleiterkrankungen abklären. Denn manche Erkrankungen, beispielsweise eine Schilddrüsenüber- oder -unterfunktion, bestimmte Herzkrankheiten oder andere seelische Störungen können mit Symptomen einer Depression einhergehen oder diese verschlimmern.
Behandlung nach Krankheitsschwere
Kein:e Patient:in gleicht dem:r anderen, keine Depression gleicht der anderen – und genauso ist im Idealfall die Behandlung je nach Krankheitsschwere auf jede einzelne Betroffene und jeden einzelnen Betroffenen zugeschnitten.
Wesentliche Pfeiler der Behandlung bilden Medikamente gegen Depression, so genannte Antidepressiva, aber auch Medikamente, die bestimmt depressive Beschwerden (z.B. Schlafstörungen) oder die Rückfälle reduzieren, Psychotherapie oder die Kombination von Medikamenten und Psychotherapie. Bei leichten Beschwerden können eventuell Gespräche und Unterstützung allein ausreichen.
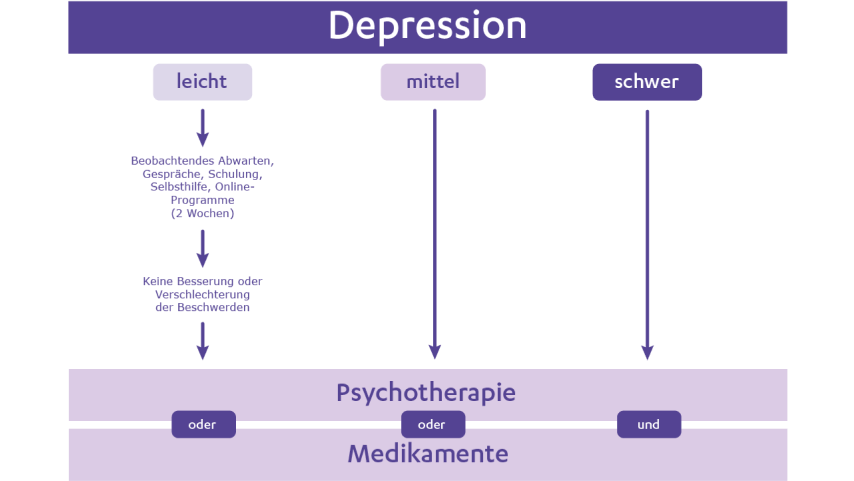
Modifiziert nach: BÄK, KBV, AWMF (Hrsg.). Patientenleitlinie: Unipolare Depression, 20229.
Psychotherapie bei Depression
Die Psychotherapie ist ein wirksames Behandlungsverfahren bei Depression - vor allem bei einer leichten Depression reicht sie alleine oft schon aus. Sprechen Sie mit Ihrer:m Ärzt:in bzw. Psychotherapeut:in, ob Sie für eine Therapie in Frage kommen und was für oder gegen eine (zusätzliche) Behandlung mit Medikamenten spricht.
Gelegentlich können Patient:innen zunächst keinen Nutzen aus einer Psychotherapie ziehen, z. B. wegen Konzentrationsstörungen. Hier kann es sinnvoll sein, erst mit einem Medikament zu starten und nach einer gewissen Besserung mit der Psychotherapie zu beginnen. Auch unerwünschte Folgen sind möglich, z. B. weil sich Beschwerden vorübergehend verschlimmern oder die Therapie Konflikte in der Partnerschaft aufzeigt.
Welche Therapieverfahren kommen infrage?
Die Auswahl an Psychotherapieverfahren ist riesig. Nicht alle haben sich in Studien als wirksam erwiesen. Und nicht immer ist es einfach, einen Therapieplatz, die „richtige“ Therapie und eine:n Therapeut:in zu finden, bei dem/der die „Chemie“ stimmt. Nutzen Sie die Möglichkeit der Probesitzungen, die Krankenversicherungen ihren Mitgliedern anbieten!
Die gesetzlichen Krankenkassen zahlen in Deutschland Therapieverfahren, die zu den so genannten Richtlinienverfahren zählen. Das sind derzeit die Verhaltenstherapie und zwei psychoanalytisch begründete Verfahren.
Kognitive Verhaltenstherapie
Psychoanalytisch begründete Verfahren
Hintergrund
- Diese Verfahren zielen auf unbewusste und verdrängte Erlebnisse oder auf aktuelle psychosoziale Konflikte ab, die mit einer Depression einhergehen können.
- Im Rahmen der analytischen Psychotherapie als auch der tiefenpsychologisch fundierten Psychotherapie werden solche Erlebnisse und Konflikte bearbeitet.
Ablauf
- Der/die Therapeut:in unterstützt den depressiven Menschen, indem er/sie aktiv zuhört und beim Verstehen bisher unbekannter Zusammenhänge hilft.
- Therapiesitzungen finden bis zu dreimal wöchentlich statt. Beide Therapieverfahren können einen längeren oder kürzeren Zeitraum in Anspruch nehmen.
Systemische Therapie
Hintergrund
- Diese Therapie beruht auf der Annahme, dass das Umfeld eines Menschen mit seinen/ihren Beziehungen und Konflikten für die seelische Gesundheit eine große Rolle spielt.
Ablauf
- In der systemischen Therapie werden z. B. Partner, Familienmitglieder und andere Bezugspersonen einbezogen und mit ihnen gemeinsam Lösungsansätze erarbeitet.
Eine Psychotherapie hat sich im Übrigen nicht nur zur Behandlung einer depressiven Phase als wirksam erwiesen, sondern ebenfalls bei der Vorbeugung von Rückfällen bei Depression. Sie kann damit auch längerfristig für Betroffene von Nutzen sein.
Medikamente bei Depression
Medikamente sind eine Möglichkeit der Behandlung bei allen Formen einer Depression. Dies betrifft insbesondere Betroffene, die in ihrem Alltag stärker mit Beschwerden zu kämpfen haben. Bei einer schweren Depression empfehlen Fachleute auf jeden Fall eine Behandlung mit Medikamenten, in der Regel gleichzeitig mit einer Psychotherapie.
Medikamente zur Linderung von Symptomen einer Depression oder zur Vorbeugung einer erneuten Erkrankung sollten von einer:m Fachärzt:in für Psychiatrie und Psychotherapie verschrieben werden. Sie/er stellt die korrekte Diagnose, erkennt begleitende Gesundheitsprobleme, bestimmt gemeinsam mit Ihnen, welches Medikament für Sie in Frage kommt und überwacht die Behandlung.

Antidepressiva – welche gibt es und wie wirken sie?
Das Gehirn besteht aus vielen Nervenzellen, die für Körpervorgänge wie Denken, Fühlen, Handeln und Wollen verantwortlich sind. Diese Nervenzellen tauschen Informationen mit Hilfe von chemischen Botenstoffen, den sogenannten Neurotransmittern, aus.
Bei einer Depression sind die Botenstoffe aus dem Gleichgewicht geraten. Meist handelt es sich um Serotonin und Noradrenalin. Antidepressiva zielen darauf ab, das Gleichgewicht der Botenstoffe im Gehirn wiederherstellen.
Selektive Serotonin-Wiederaufnahmehemmer (SSRI)
Selektive Serotonin-Noradrenalin-Wiederaufnahmehemmer (SSNRI)
Selektive Serotonin-Noradrenalin-Wiederaufnahmehemmer bewirken, dass die Botenstoffe Serotonin und Noradrenalin nach der Impulsübertragung länger und in höherer Konzentration im Spalt zwischen den beteiligten Nervenzellen verbleiben. Die Wirkung dieser Medikamente beruht auf einer verringerten Aufnahme der beiden Botenstoffe zurück in die Nervenzelle.
Tri- und tetrazyklische Antidepressiva (TZA)
Diese Antidepressiva gehören zu den Medikamenten, die bereits am längsten zur Behandlung von Depression verschrieben werden. Im Hirnstoffwechsel beeinflussen sie in unterschiedlichem Ausmaß die Wiederaufnahme der Botenstoffe Noradrenalin und Serotonin. Darüber hinaus blockieren sie unter anderem die Andockstellen (Rezeptoren) für die Botenstoffe Acetylcholin und Histamin.
Alpha-2-Rezeptor-Antagonisten
Alpha-2-Rezeptor-Antagonisten blockieren an Nervenzellen bestimmte Andockstellen (Rezeptoren), wodurch die Wirkung der Botenstoffe Noradrenalin und Serotonin verstärkt wird.
Monoaminooxidasehemmer (MAO-Hemmer)
MAO-Hemmer blockieren die Aktivität eines Enzyms, das bestimmte Botenstoffe abbauen kann, die als Monoamine bezeichnet werden. Dazu zählen Adrenalin, Noradrenalin und Dopamin. Als Folge des blockierten Abbaus häufen sich diese Botenstoffe im Spalt zwischen Nervenzellen an.
Weitere Medikamente gegen Depression
Weitere Medikamente mit unterschiedlicher Wirkweise sind u. a.:
- Esketamin blockiert den N-Methyl-D-Aspartat-Rezeptor (NMDAR) und hemmt hierdurch die Glutamatfreisetzung.
- Buprion ist ein stimulierendes Arzneimittel, das im zentralen Nervensystem die Wiederaufnahme der Botenstoffe Noradrenalin und Dopamin in Nervenzellen hemmt.
- Agomelatin ist mit dem körpereigenen Zirbeldrüsen-Hormon Melatonin verwandt. Es soll ähnlich wirken wie Melatonin und den Tag-Nacht-Rhythmus beeinflussen; zudem hemmt es bestimmte Serotoninrezeptoren.
- Trazodon gilt als Gegenspieler von Serotonin und hemmt gleichzeitig die Wiederaufnahme von Serotonin.
- Lithium ist kein Antidepressivum, sondern ein stimmungsstabilisierendes Medikament.
- Johanniskraut ist ein freiverkäufliches, pflanzliches Antidepressivum. Johanniskraut wird bei der Behandlung von leichten Depressionen eingesetzt. Starke Wechselwirkungen mit anderen Medikamenten sind bekannt, die Einnahme sollte zuvor unbedingt mit einer Ärztin oder einem Arzt abgesprochen sein.
Welches Medikament ist für mich geeignet?
Fachleute wissen, dass sich eine Depression von Mensch zu Mensch unterschiedlich äußert. Was die/den eine:n Betroffene:n belastet, stellt für eine:n andere:n möglicherweise kein Problem dar – und trotzdem leiden sie an ein- und derselben psychischen Krankheit, einer Depression. Entsprechend individuell können Ärztinnen und Ärzte heute die Behandlung auf Betroffene zuschneiden, je nachdem, welche Beschwerden oder Begleitprobleme vorliegen wie zum Beispiel:
- Innere Unruhe, Schlafprobleme: Hier kommt eher ein müde machendes oder schlafanstoßendes Antidepressivum in Betracht.
- Mangel an Antrieb und Aktivität: Patient:innen, die eher unter Energielosigkeit leiden, kommen u. U. mit einem eher antriebssteigernden Antidepressivum besser zurecht.
- Angst: Für Patient:innen, die Angstsymptome bemerken oder auch unter einer Angsterkrankung leiden, kommt vielleicht eher ein angstlösendes, beruhigendes Antidepressivum in Frage.
Neben den Antidepressiva, gibt es Medikamente, die zusätzlich verschrieben werden, um bestimmte Beschwerden im Zusammenhang mit einer Depression zu lindern. Beispiele sind Beruhigungsmittel bei starker Unruhe oder Angst oder sogenannte Antipsychotika, falls bei einer schweren Erkrankung z. B. Sinnestäuschungen oder Fehlwahrnehmungen auftreten.
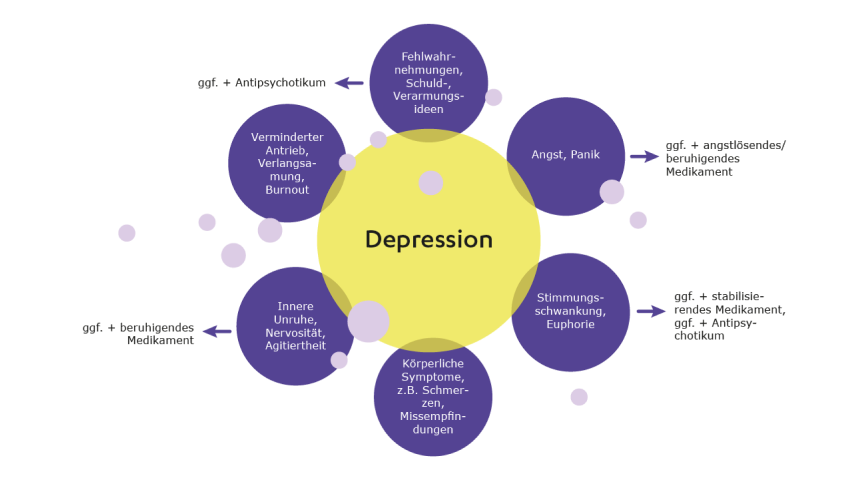
Mit welchen Nebenwirkungen muss ich rechnen?
Alle Medikamente können Nebenwirkungen haben, so auch Medikamente, die gegen Depression verschrieben werden. Teilweise haben neuere Präparate andere Nebenwirkungen als ältere.
Sprechen Sie Ihre Ärztin oder Ihren Arzt bzw. Ihre Psychiaterin oder Ihren Psychiater an, wenn Sie Nebenwirkungen bemerken! Sie sind die Fachleute für die Behandlung von Depression und wissen am besten, wie Sie Nebenwirkungen in den Griff bekommen. Bitte ändern Sie auch nicht ohne Rücksprache die Dosis eines Medikaments und setzen es nicht selbst ab.
Vor allem zu Beginn der Behandlung
Nebenwirkungen von Antidepressiva sind in der Regel in den ersten Tagen bis Wochen der Behandlung stärker ausgeprägt und lassen mit der Zeit nach. Bei den meisten Wirkstoffen dauert es bis zu 2 Wochen oder länger, bis sie die erwünschte positive Wirkung entfalten. Bringen Sie also Geduld mit! Manche Nebenwirkung kann sogar erwünscht sein, wenn Sie etwa unter innerer Unruhe oder Schlafstörungen leiden. Dann empfinden Sie vielleicht die beruhigende Wirkung eines Medikaments als entlastend.10
Depression & bipolare Störung - was tun?
Obwohl sich Depression meist nur in Form einer oder wiederholter depressiver Phasen äußert, können bei manchen Erkrankten Phasen einer ungewöhnlichen Hochstimmung (Manie) auftreten oder es können sich depressive und manische Phasen abwechseln (manisch-depressive Erkrankung bzw. bipolar affektive Störung).11
Typisch für Manie sind u. a. Schlafstörungen, Sinnestäuschungen, eine übermäßige Libido, auffälliger Redefluss oder das Gefühl von Gedankenrasen.11
Erfahren Sie mehr über die bipolare Störung und die Manie
Die Akutbehandlung der Manie und der bipolaren Erkrankung orientiert sich zunächst an den jeweils vorherrschenden Beschwerden.12
Depressive Phase
Manische Phase
Eine Manie bekommt die/der Ärzt:in in der Regel mit Medikamenten wie Lithiumsalze, Antikonvulsiva und Antipsychotika in den Griff. Auch beruhigende Medikamente werden eingesetzt. Eine Psychotherapie ist bei einer akuten Manie wenig sinnvoll. Falls zuvor ein Antidepressivum eingenommen wurde, wird dieses abgesetzt.12
Stimmungsstabilisierung
Wichtig ist, weitere Krankheitsepisoden zu verhindern oder so abzumildern, dass Betroffene nicht vollständig aus ihrem Alltag herausgerissen werden. Zu diesem Zweck verschreiben Ärzt:innen stimmungsstabilisierende Medikamente über einen längeren Zeitraum, beispielsweise Lithiumsalze oder bestimmte Medikamente gegen epileptische Anfälle.12
Was tun, wenn bei Depression ein Antidepressivum nicht ausreichend wirkt?
Manchmal zeigen Medikamente gegen Depression nur teilweise die erwünschte Wirkung. Dann kann schon etwas Geduld helfen: Denken Sie daran, dass eine Depression wahrscheinlich auch nicht von einem Tag auf den anderen aufgetreten ist. Sollte ein Medikament jedoch tatsächlich nicht ausreichend wirken, brauchen Sie nicht zu verzweifeln. Auch dann gibt es gute Möglichkeiten der Behandlung.13
Aber ändern Sie Ihre Behandlung nie eigenmächtig, sondern nur nach Rücksprache mit Ihrer Ärztin oder Ihrem Arzt!

Dosierung und Einnahme prüfen
Medikament mit Psychotherapie kombinieren
Wenn ein Antidepressivum nicht wirken sollte, kann eine Psychotherapie einen wichtigen Beitrag zur Besserung leisten.13
Wirkung mit einem anderen Medikament verstärken
Die zusätzliche Gabe eines anderen Medikaments als Wirkungsverstärker, beispielsweise von Lithium oder einem Antipsychotikum, kann die Wirkung des Antidepressivums verbessern.13
Antidepressiva kombinieren
Zwei sind mehr als eins – zusammen können Antidepressiva wirksamer sein als ein Antidepressivum allein. Eine solche Kombination kann dazu beitragen, die Stufen der Besserung weiter zu erklimmen.13
Auf ein anderes Antidepressivum wechseln
Manchmal kann ein Wechsel des Antidepressivums zur weiteren Besserung der Depression beitragen.13
Schwer behandelbare Depression
Spricht eine Depression schlecht auf die Behandlung an, kann dies viele Ursachen haben. Sprechen Sie mit Ihrer Ärztin oder Ihrem Arzt darüber und versuchen Sie gemeinsam zu klären, was Ihre Genesung behindern könnte:13
- Leiden Sie vielleicht unter einer anderen Erkrankung und/oder nehmen Sie Medikamente, die selbst mit depressiven Beschwerden einhergehen oder diese verstärken können?
- Gibt es Probleme in Ihrer persönlichen, familiären oder beruflichen Situation, die sich auf Ihr Erleben und Ihre Stimmung auswirken könnten? Hat sich Ihr Umfeld geändert, sei es zu Hause oder in der Arbeit?
- Nehmen Sie Ihr/e Medikament/e regelmäßig und in der richtigen Dosierung ein? Wenden Sie das Medikament korrekt an, etwa im Hinblick auf den Zeitpunkt der Einnahme oder die Einnahme mit oder ohne einer Mahlzeit? Was hindert Sie daran, Ihre Medikamente korrekt einzunehmen?
- Nehmen Sie alle Termine bei Ihrer Ärztin oder Ihrem Arzt wahr, ebenso wie die Psychotherapietermine? Könnte Sie jemand hierbei unterstützen oder in die Praxis begleiten?
Sollten bei Ihnen Beschwerden bestehen bleiben, die sich trotz allem nicht oder nicht ausreichend bessern – Fachleute sprechen von einer „therapierefraktären“ Depression –, kommen neben den oben beschriebenen Maßnahmen noch weitere Maßnahmen in Frage. Dazu zählen z.B. die Kombination des Antidepressivums mit einer so genannten Elektrokrampftherapie, mit einer Magnestimulation des Gehirns oder mit Esketamin.
Depression: „Ich will nicht mehr“ – Was tun bei Suizidgedanken?
Gedanken an den Tod treten im Verlauf von einer Depression durchaus häufig auf – bis hin zu konkreten Vorstellungen, wie das eigene Leben beendet werden soll. Lebensüberdruß- und Suizidgedanken treten bei einer Depression nicht selten auf, genauso wie beispielsweise die gedrückte Stimmung, Appetitlosigkeit, Schlafstörungen oder Libidominderung. In aller Regel verschwinden solche Gedanken gleichzeitig mit der Besserung von der Depression wieder.
Depression behandeln, Suizid verhindern
- Wenden Sie sich an eine Person Ihres Vertrauens. Teilen Sie sich mit und suchen Sie professionelle Hilfe! Denken Sie immer daran: Eine Depression ist gut gut behandelbar – auch wenn der Erfolg manchmal erst auf Umwegen und mit Verzögerung eintritt.
- Halten Sie den Kontakt zu Ihrer:m Ärzt:in/Psychotherapeut:in aufrecht. Schämen Sie sich nicht, über Ihre Gedanken und Ihre Verzweiflung zu sprechen und Hilfe in Anspruch zu nehmen!
- Die wirksamste Maßnahme gegen den Suizid ist die erfolgreiche Behandlung von der Depression. Schutz und Geborgenheit, beispielsweise in einer psychiatrischen Klinik, kann entlastend wirken: Sie sind mit Ihren Problemen nicht allein – Sie sind krank und müssen nicht funktionieren.
Im Notfall
Wenden Sie sich an Ihre:n Ärzt:in, Psychiater:in oder Psychotherapeut:in, aber auch an Freunde oder Verwandte. Weitere Anlaufstellen sind:

Ärztin/Arzt
- Suchen Sie Ihre Ärztin oder Ihren Arzt auf
- Im Notfall wenden Sie sich an den ärztlichen Bereitschaftsdienst (116 117)
- oder den Notruf (112)

Klinik
- Besuchen Sie die Notaufnahme eines Krankenhauses oder
- eine Bereitschaftspraxis

TelefonSeelsorge
- 0800 / 111 0 111, 0800 / 111 0 222 oder 116 123
- online.telefonseelsorge.de
- telefonseelsorge.de/vor-ort/
Erfolge sichern – Rückfälle vermeiden bei Depression
Wenn Sie einen Weg aus einer Depression gefunden haben, kann es sein, dass Sie trotzdem noch nicht ganz „über den Berg“ sind. Jetzt geht es darum, dass Ihre Beschwerden möglichst vollständig verschwinden. Auf längere Sicht gilt es, ein Wiederaufflackern oder eine Rückkehr der Erkrankung – zumindest einer schweren Erkrankung – zu verhindern.
Dazu können Therapien, die im Rahmen der Akutbehandlung erfolgreich waren, fortgesetzt und durch weitere Maßnahmen ergänzt werden.
Wie läuft die Erhaltungstherapie ab?
Die Erhaltungstherapie kann in Form von Psychotherapie, einer medikamentösen Behandlung oder einer Kombination aus beidem durchgeführt werden. Ziel ist es, die Fähigkeiten und Strategien, die Sie während der akuten Behandlung gelernt haben, zu stärken und anzuwenden, um die Gesundung zu stärken und zukünftigen Rückfällen vorzubeugen.
Kennzeichen
- Weitere Einnahme des bei der Erstbehandlung erfolgreichen Antidepressivums empfohlen – auch wenn keine Beschwerden vorliegen und/oder
- Teilnahme an einer Psychotherapie; weitere Maßnahmen umfassen u. a. die Strukturierung des Alltags, Stressvermeidung oder Achtsamkeitstraining.
- Dauer in der Regel mindestens 6 bis 12 Monate nach dem Ende der Beschwerden.
Wie läuft die Rückfallvorsorge (Rezidivprophylaxe) ab?
Eine langfristige Vorbeugung vor erneuter Erkrankung wird empfohlen, wenn mehr als ca. zwei bis drei wiederkehrende Krankheitsphasen in der jüngeren Vergangenheit aufgetreten sind.
Kennzeichen
- Wie bei der Erhaltungstherapie wird das erfolgreiche Antidepressivum weiter eingenommen – auch wenn keine Beschwerden vorliegen. Darüber hinaus gibt es Arzneimittel wie z. B. Lithiumsalze oder bestimmte Medikamente, die eigentlich gegen Krampfanfälle eingesetzt werden, die der Vorbeugung von Rückfällen dienen.
- Eine alternative Behandlungsmöglichkeit bietet die Psychotherapie, entweder allein oder in Kombination mit Medikamenten.
Depression in den Griff bekommen - was Sie selbst tun können
Psychotherapie und Medikamente sind die Pfeiler der Behandlung von einer Depression. Sie als Betroffene:r können jedoch selbst ebenfalls dazu beitragen, Ihre Beschwerden noch besser in den Griff zu bekommen – etwa durch Sport, aber auch durch Lichttherapie und Wachtherapie.
Was Sie selbst tun können
Gesund zu leben hilft, sich wohlzufühlen. Im Abschnitt „Leben mit Depression“ dieser Website erfahren Sie mehr, wie Sie selbst, Ihre Angehörigen und Freunde Sie unterstützen können.
Beachten Sie jedoch, dass es sein kann, dass Sie manches zwar wollen und sich wünschen, aber erkrankungsbedingt vielleicht gar nicht können. Zwingen Sie sich nicht, Sie müssen nicht die eigenen Erwartungen oder die anderer erfüllen. Vielleicht klappt es ja, wenn Sie es später noch einmal versuchen. Der Weg aus einer Depression kann einige Zeit in Anspruch nehmen!

Jede Art von körperlicher Aktivität hinterlässt ein besonderes Wohlbefinden. Ob und inwieweit sich Sport auch bei Menschen mit Depression positiv auswirkt und einige Tipps zur Motivation finden Sie hier.

Appetitlosigkeit ist häufig Bestandteil einer depressiven Phase. Wieso Ernährung auch generell eine Rolle spielt und wie man sich gesund ernähren kann, erfahren Sie im folgenden Kapitel.

Die Psyche des Menschen kann mit kleinen und auch großen Schicksalsschlägen gut zurechtkommen. Diese Fähigkeit wird Resilienz oder Widerstandskraft genannt. In welchem Ausmaß jemand dazu in der Lage ist, hängt von vielen Faktoren ab. Lesen Sie hier mehr zum Thema psychische Widerstandskraft.

Manchmal können kleine Dinge eine große Hilfe sein. Hier finden Sie als Betroffen:e oder Angehörig:e eine Sammlung hilfreicher Links zu unterschiedlichen Themenschwerpunkten, die Ihnen den Alltag mit einer Depression erleichtern und gute weiterführende Kontakte bieten können.
Therapieverfahren, die bei Depression zusätzlich eine Wirkung erzielen können
Lichttherapie – Helligkeit für dunkle Tage
Licht spielt für das Wohlbefinden eine große Rolle. Gerade in den Wintermonaten neigen manche zu einer depressiven Stimmung, auch als Winterdepression oder „saisonal abhängige Depression“ bekannt. Sind die Beschwerden auf die dunkle Jahreszeit begrenzt – aber nicht nur dann –, setzen Ärzt:innen die Lichttherapie ein.1415 Die Augen sollen dabei Licht mit einem möglichst hohen Blauanteil aufnehmen: durch einen Spaziergang im Tageslicht oder mithilfe einer speziellen Tageslichtlampe. Betroffene sollen täglich eine halbe bis 2 Stunden in einem Abstand von 0,5 bis 1,0 Metern in die Lichtquelle sehen.15
Die Kosten werden von einigen Krankenkassen übernommen. Mit einem dafür geeigneten Gerät ist es möglich, die Behandlung zuhause durchzuführen.
Wachtherapie (Schlafentzugsbehandlung)
Die Wachtherapie ist ein Behandlungsverfahren, das Sie auch selbst durchführen können. Dieser kann aufzeigen, wie es sich anfühlt, wenn depressive Beschwerden kurzzeitig (fast) verschwunden sind.16
Dabei müssen Sie nicht die ganze Nacht wachbleiben: In der Regel gehen Sie wie üblich ins Bett und lassen sich z. B. um 2:00 Uhr früh wecken. Dann bleiben Sie die zweite Nachthälfte wach, etwa indem Sie sich mit etwas beschäftigen, lesen, etc. Es gibt aber auch andere Protokolle der Wachtherapie. Typisch ist, dass die Beschwerden noch am Tag des Schlafentzugs nachlassen, manchmal aber erst später oder bei der nächsten Anwendung.16
Wichtig: Schlafentzug wirkt nicht auf Dauer und ersetzt andere Behandlungsverfahren nicht.