Forschung & klinische Studien

Forschung & klinische Studien vor der Medikamentenzulassung
Was sind klinische Studien?
Phasen der klinischen Studien
Es werden vier Phasen von klinischen Studien unterschieden:
Warum macht man Klinische Studien?
Bevor ein Medikament neu auf den Markt kommt oder für die Behandlung einer weiteren /neuen Krankheit zugelassen wird, müssen seine Wirksamkeit und Unbedenklichkeit in Studien, die auch als klinische Studien oder klinische Prüfungen bezeichnet werden, belegt werden.
Nach der Zulassung (also der Erlaubnis, das Medikament zu verkaufen) können weitere Studien erforderlich sein, um ergänzende Erkenntnisse zu einem Medikament zu sammeln.
Als forschendes Gesundheitsunternehmen ist Janssen hohen Standards in Forschung und Entwicklung verpflichtet. Unsere klinischen Studien erfüllen strenge wissenschaftliche, rechtliche und ethische Anforderungen. Die Sicherheit und der Schutz der Menschen, die an daran teilnehmen, stehen für uns an erster Stelle. Jede klinische Studie muss je nach Medikament und Art der Studie durch das Bundesamt für Arzneimittel und Medizinprodukte (BfArM) oder das Paul-Ehrlich-Institut (PEI) genehmigt werden und einer Ethikkommission zur Beratung vorgelegt werden.
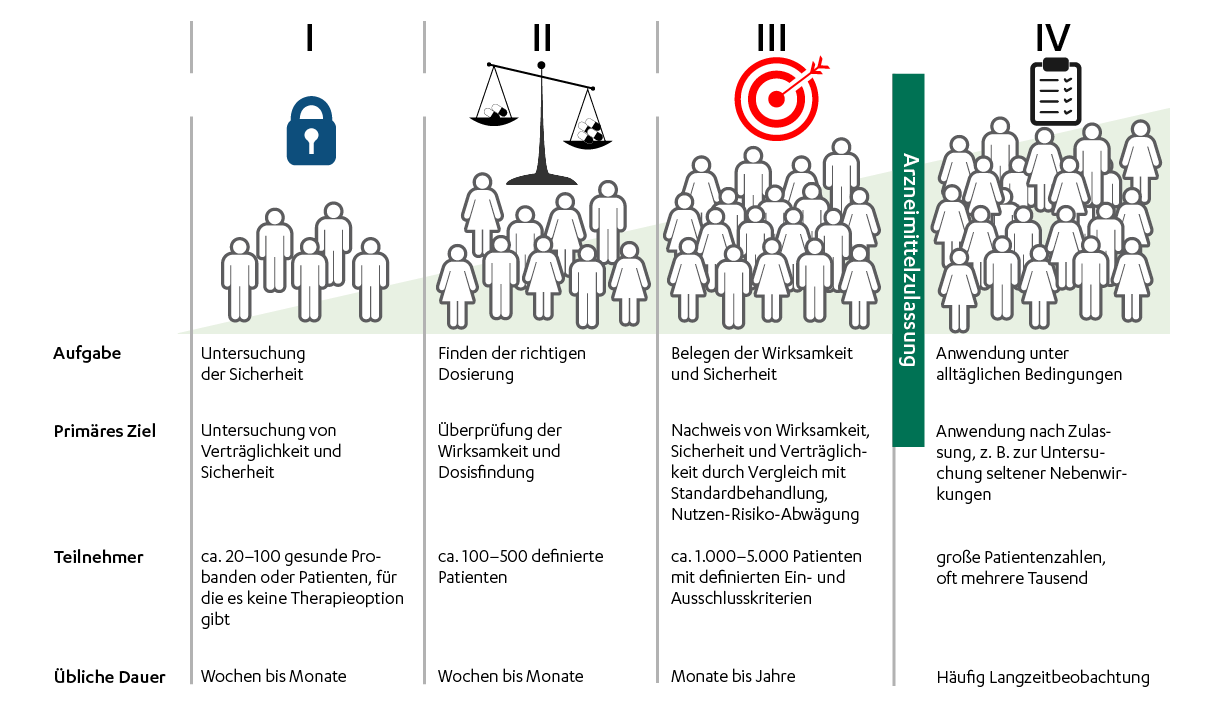
Phasen von klinischen Studien vor Zulassung eines Arzneimittels (Phase I-III)
Phase I
In der klinischen Phase I wird ein Medikament erstmals am Menschen angewendet, um Verträglichkeit, Sicherheit und Pharmakokinetik, d.h. das Verhalten des Wirkstoffs im Körper, zu untersuchen. Studienteilnehmer sind in der Regel wenige gesunde Freiwillige.
Gesammelt werden erste Daten zur Sicherheit und der maximal verträglichen Dosis. Üblicherweise untersucht man auch pharmakokinetische Eigenschaften der Substanz – also die Verteilung und Ausscheidung im Körper sowie den Einfluss von Mahlzeiten und Interaktionen mit anderen Wirkstoffen. Nach erfolgreicher Nutzen-Risiko-Bewertung kann der Wirkstoffkandidat in die Phase II der klinischen Prüfung gehen.
Phase II
Jetzt wird erstmals die Anwendung bei Patienten, die an einer bestimmten Krankheit leiden, untersucht: Bei einer streng definierten Gruppe von Patienten wird geprüft, ob und in welcher Dosierung das Präparat für die Behandlung der Erkrankung wirksam ist.
Phase III
Hat das Medikament die Phase II erfolgreich durchlaufen, werden in Phase-III-Studien Wirksamkeit und Verträglichkeit der Prüfsubstanz untersucht und die Nutzen-Risiko-Bewertung fortgeführt. Eine größere Teilnehmergruppe von oft über 1.000 Patienten ermöglicht es, auch weniger häufige Nebenwirkungen besser einzuschätzen.
Klinische Studien mit dem Ziel eine Zulassung des Medikaments zu beantragen werden als sogenannte kontrollierte randomisierte Studien durchgeführt, bei denen die Patienten in zwei Behandlungsgruppen aufgeteilt werden. In der einen Behandlungsgruppe wird die Verabreichungsform und Dosis der Prüfsubstanz gewählt, die für die Anwendung im Markt gelten soll. Verglichen wird meist gegen einen Kontrollbehandlungsarm, in dem Patienten die für die Erkrankung übliche Standardtherapie erhalten. Die Zuteilung der Patienten zu einer der Behandlungsgruppen erfolgt nach dem Zufallsprinzip (Randomisierung).
Was passiert nach der Zulassung eines Arzneimittels?
Klinische Studien nach Zulassung eines Arzneimittels werden auch als Phase IV Studien bezeichnet. Untersuchungen am zugelassenen Medikament dienen dazu, weitere Daten an großen Patientenkollektiven zu gewinnen. Studien der Phase IV werden daher in der zugelassenen Indikation, Dosierung und Darreichungsform durchgeführt. Häufig ist ein Ziel selten auftretende Nebenwirkungen oder Wechselwirkungen mit anderen Medikamenten erfassen zu können. Je nach Fragestellung werden spezielle Patientengruppen betrachtet, beispielsweise Kinder, ältere Menschen oder Patient:innen mit einem bestimmten Krankheitsbild oder einer besonderen Exposition.
Forschung & klinische Studien nach der Medikamentenzulassung
Was sind Nicht-Interventionelle Studien (NIS) / Anwendungsbeobachtungen (AWB) und warum werden sie gemacht?
In einer Nicht-Interventionellen Studie oder auch Anwendungsbeobachtung (AWB) wird untersucht, wie sich ein Medikament nach seiner Zulassung unter alltäglichen Bedingungen bewährt. In Abgrenzung zu interventionellen Studien (klinischen Studien), die nach strengen Vorgaben ein klar definiertes Patientenkollektiv betrachten, behandelt der Arzt:in seine Patient:innen bei einer AWB genauso wie er es sonst auch machen würde und dokumentiert lediglich den Behandlungsverlauf, d.h. z.B. welches Medikament der Arzt:in dem Patient:innen verordnet und zu welchen Zeitpunkten das Medikament eingenommen wird.
Deshalb spricht man übergeordnet auch von nicht-interventionellen Studien (NIS). Eine AWB oder NIS hat das Ziel, dass die erhobenen Daten ein realistisches Abbild der Behandlungsroutine geben. Denn auch nach der Zulassung eines Medikaments ist es wichtig, Erkenntnisse über die Zuverlässigkeit und seltene Nebenwirkungen eines Medikaments zu gewinnen und somit Daten zur Sicherheit und Wirksamkeit zu sammeln. So will es übrigens auch der Gesetzgeber, der in bestimmten Fällen sogar eine AWB anordnen kann.

Welche Behandlung bekommt der Patient:in bei der Anwendungsbeobachtung?
Für den Patient:in hat die Teilnahme an einer AWB keine direkte Auswirkung: Er erhält genau die Behandlung, die der Arzt:in ihm/ihr – unabhängig von der AWB – verordnet hat. Die personenbezogenen Daten, die im Rahmen einer AWB erhoben werden, dürfen nur dann verwendet werden, wenn der Patient:in hierzu eingewilligt hat. Durch seine Teilnahme an der Studie leistet der Patient:in einen wichtigen Beitrag zur Vervollständigung des Verständnisses der Therapie und der Entwicklung der Krankheit, indem seine Behandlungsdaten für die NIS (AWB) dokumentiert und ausgewertet werden dürfen.
Welchen Richtlinien unterliegt eine Anwendungsbeobachtung?
Die Durchführung von AWBs unterliegt strengen Regeln. Dazu zählen zum einen Qualitätsstandards: Neben der Einwilligung des Patient:in nach ausführlicher Aufklärung, muss die AWB von einer unabhängigen Ethikkommission beraten werden. Die wissenschaftlichen Standards werden im Arzneimittelgesetz sowie dem Kodex der Freiwilligen Selbstkontrolle für die Arzneimittelindustrie geregelt, welchem sich Janssen unterworfen hat.

Außerdem unterliegt eine AWB auch Transparenzrichtlinien: So wird das Studienvorhaben vor Studienbeginn in das öffentliche Portal beim BfArM (Bundesinstitut für Arzneimittel und Medizinprodukte) oder dem PEI (Paul-Ehrlich-Institut) eingetragen. 12 Monate nach Beendigung der AWB wird dort die Zusammenfassung der Ergebnisse veröffentlicht.
Bekommt der Arzt:in Geld für die Studie?
Ja, der Arzt:in bekommt ein Honorar als Gegenleistung für den zusätzlichen Dokumentationsaufwand der Patientendaten. Die Höhe des Honorars ist klar geregelt und orientiert sich an der Gebührenordnung für Ärzt:innen. Das Honorar so bemessen, dass kein Anreiz für eine bevorzugte Verschreibung oder Empfehlung bestimmter Arzneimittel besteht. Die geleistete Vergütung ist transparent: Sie wird der Kassenärztlichen Bundesvereinigung, dem Spitzenverband Bund der Krankenkassen und dem Verband der Privaten Krankenversicherung e.V. angegeben.
Zusammenfassend sind AWBs oder nicht-interventionelle Studien näher an der Realität als klinische Studien und ergänzen diese dadurch. Sie geben wertvolle Einblicke in die Praktikabilität und Alltagstauglichkeit neuer Medikamente.
Was bedeutet die Teilnahme an einer klinischen Studie für den Patienten?
WAS HABE ICH BEI EINER TEILNAHME AN EINER KLINISCHEN STUDIE ZU ERWARTEN?
Wenn Sie sich für die Teilnahme an einer klinischen Studie interessieren, muss ihr Arzt oder ihre Ärztin aufgrund der gesetzlichen Vorgaben ein sehr detailliertes Dokument über die Studie mit Ihnen durchgehen. Dieses Dokument wird „Patienteninformation- und Einverständniserklärung“ genannt. Zweck dieses Dokuments ist es sicherzustellen, dass:
- Sie die klinische Studie einschließlich aller Abläufe, möglicher Nebenwirkungen und anderer Risiken, die mit der Teilnahme an der Studie oder deren Ablauf verbunden sein können, vollständig verstehen
- Sie sich Ihrer Verantwortung als Teilnehmerin bzw. Teilnehmer an der klinischen Studie bewusst sind
- alle Ihre Fragen in Bezug auf die klinische Studie beantwortet werden
- Sie wissen, dass Sie die klinische Studie jederzeit ohne Angabe von Gründen verlassen können.
Über viele weitere Punkte wie z.B. Versicherungsschutz und Datenschutz wird ebenfalls aufgeklärt. Alle verbleibenden Fragen, die sie nach dem Lesen der Patienteninformation haben, können Sie in einem ausführlichen Gespräch mit Ihrem Arzt / Ihrer Ärztin besprechen. Nach dem Gespräch haben Sie Zeit, eine Teilnahme an der Studie zu überdenken. Falls Sie sich für eine Teilnahme entscheiden, müssen Sie die schriftliche Einverständniserklärung unterzeichnen.
WAS IST, WENN ICH ES MIR ANDERS ÜBERLEGE?
Auch wenn Sie in die Teilnahme an der klinischen Studie eingewilligt haben, können Sie Ihre Meinung jederzeit ändern und Ihre Teilnahme an der klinischen Studie jederzeit beenden. Sie müssen keine Gründe für Ihre Entscheidung angeben.
IST DIE TEILNAHME FÜR MICH MIT KOSTEN VERBUNDEN?
Nein. Sollten Sie für die Teilnahme an der klinischen Studie infrage kommen, erhalten Sie das Prüfmedikament sowie die gesamte studienbezogene Betreuung kostenfrei
Welche Punkte sollte ich mit meinem Arzt besprechen?
Checkliste:
- Was ist das konkrete Ziel der klinischen Studie?
- Wie ist der Ablauf der Studie geplant?
- Wer finanziert die Studie?
- Entstehen Ihnen durch die Studienteilnahme Kosten?
- Gibt es eine Aufwandsentschädigung?
- Ist eine Probandenversicherung abgeschlossen worden?
- Mit welchem zeitlichen Aufwand ist die Teilnahme verbunden?
- Welche Verpflichtungen sind mit der Studienteilnahme verbunden?
- Ist eine längere Nachbeobachtung nach Abschluss der Studie erforderlich?
- Welchen Nutzen und welche Risiken birgt die Studienteilnahme im Vergleich zu bisherigen Therapieverfahren?
- Welche Erfahrungen liegen für das neue Therapieverfahren bereits vor?
- Mit welchen Nebenwirkungen ist zu rechnen?
- Wer ist für die Studienbetreuung verantwortlich?
- Wer kann im Notfall oder bei auftretenden Fragen kontaktiert werden?
- Welche Daten werden erhoben, verarbeitet und gespeichert?
- Mit welchen Einschränkungen muss zu Beginn oder während der klinischen Studie gerechnet werden (z. B. keine Schwangerschaft, kein Alkohol)?
- Was passiert, wenn die Studie vorzeitig beendet wird?
- Falls erforderlich: wie kann die Behandlung nach dem Studienende weitergeführt werden?

Weiterführende Informationen zu klinischen Studien erhalten Sie auf der Seite des Verbandes forschender Arzneimittelhersteller (vfa).
Dieser Text entspricht den redaktionellen Standards der JanssenWithMe und wurde von einem Mitglied des redaktionellen Beirats der JanssenWithMe geprüft. Lernen Sie hier den medizinischen Beirat unserer Redaktion kennen.
EM-150081

Das Gütesiegel bestätigt die gutachterliche Prüfung der Website im Rahmen des Zertifizierungsverfahrens der Stiftung Gesundheit. Es stellt sicher, dass Gesundheitsinformationen in qualifizierter Weise zur Verfügung stehen und somit die Transparenz für Patient:innen fördert.
EM-142857